Что показывает зубец т на экг. Переходная зона v3 v4 Экг переходная зона v3
Отведение V 1 определяет электрическое напряжение с помощью электрода, помещённого справа от грудины в четвёртое межреберье (см. раздел « »).
Как выглядит комплекс QRS в этих отведениях?
Рис. 4-6. Первая стадия деполяризации желудочков происходит с левой части межжелудочковой перегородки направо (стрелка) — А; вторая стадия [деполяризация желудочков (стрелка проходит через электрически преобладающий ЛЖ)] — Б. Обе стадии отражены на электрокардиограмме комплексом rS в правых грудных (V 1) и qR — в левых грудных (V 6) отведениях.
Итак, в отведении V 1 имеет вид rS. Небольшой начальный зубец г соответствует распространению возбуждения межжелудочковой перегородки слева направо. Этот зубец иногда называют перегородочным r. Отрицательный зубец S отражает распространение возбуждения желудочков в течение II стадии к левому желудочку, имеющему более высокий электрический потенциал, чем правый. Наоборот, в отведении V 6 возбуждению перегородки и желудочков соответствует комплекс qR. Зубец q отражает возбуждение перегородки, направленное слева направо от отведения V 6 . Положительный зубец R соответствует распространению возбуждения влево через ЛЖ.
Ещё раз необходимо подчеркнуть, что один и тот же процесс — деполяризация предсердий или желудочков — обусловливает образование зубцов различной формы в разных отведениях, поскольку их пространственное расположение различается.
Что происходит между отведениями V 1 и V 6 ?
При движении вдоль грудной клетки (в направлении электрически преобладающего левого желудочка) наблюдают относительное увеличение зубца R и относительное уменьшение зубца S . Увеличение высоты зубца R , который обычно достигает наибольшей величины в отведениях V 4 или V 5 , называют нормальным нарастанием зубца R .

Рис. 4-7 Зубцы R в норме становятся относительно выше в левых грудных отведениях, начиная с отведения V 3 . А — переходная зона в отведении V 3 ; Б — замедленное нарастание высоты зубца R с переходной зоной в отведении V 5 ; В переходной зоны в отведение V 2 .
В определённый момент, обычно в отведении V 3 или V 4 , зубцы R и S становятся одинаковыми по величине. Точку, где амплитуды зубцов R и S равны, называют переходной зоной (). Иногда на нормальных ЭКГ переходная зона может быть уже в отведении V 2 (смещение переходной зоны вправо). В других случаях переходная зона может быть смещена к отведениям V 5 и V 6 (смещение переходной зоны влево).

Рис. 4-8. Переходная зона расположена в отведении V 4 ; в отведении V 1 — нормальный перегородочный зубец г (часть комплекса rS); в отведении V 6 — нормальный перегородочный зубец q (часть комплекса qR).
Обратите внимание на комплекс rS в отведении V 1 и qR в отведении V 6 . Зубец R постепенно нарастает по направлению к левым грудным отведениям. Переходная зона, где зубцы R и S равны, находится в отведении V 4 . В норме в грудных отведениях зубец R не должен чрезмерно нарастать от отведения V 1 к отведению V 6 . Однако важное значение имеет его относительное увеличение. Например, на комплексы в отведениях V 2 и V 3 практически одинаковы, а зубец R в отведении V 5 выше, чем в отведении V 6 .
Итак, электрокардиограмма грудных отведений в норме имеет вид rS в отведении V 1 , а по направлению к левым грудным отведениям постепенно нарастает относительный размер зубца R и уменьшается амплитуда зубца S. В отведениях V 5 и V 6 комплекс QRS имеет вид qR. В норме в грудных отведениях возможны небольшие отклонения от вышеописанного. Например, иногда в отведении V 1 формируется комплекс QS , а не rS. В других случаях перегородочный зубец q левых грудных отведений отсутствует и в отведениях V 5 и V 6 виден зубец R , а не комплекс qR . На других электрокардиограммах в отведениях V 5 и V 6 может формироваться узкий комплекс qRs (например, в отведении V 4 на ). В отведении V 1 иногда может возникать узкий комплекс rSr".
Понятие о нормальном нарастании зубца R помогает различать нормальные и патологические электрокардиограммы . Например, представьте влияние инфаркта миокарда передней стенки левого желудочка на нормальное нарастание R . Результат инфаркта — гибель клеток миокарда и отсутствие нормальных положительных потенциалов (зубец R ). По этой причине один из основных признаков инфаркта миокарда передней стенки левого желудочка — отсутствие нормального нарастания зубца R в грудных отведениях .
Зная о нормальном нарастании зубца R в грудных отведениях, легче понять другие виды нарушений на электрокардиограмме, например гипертрофию левого или правого желудочка. Электрические потенциалы ЛЖ обычно преобладают над правым. Его деполяризация обусловливает формирование глубоких отрицательных зубцов S в правых грудных отведениях и высоких положительных зубцов R в левых грудных отведениях. При гипертрофии ЛЖ его электрические потенциалы увеличены, поэтому в левых грудных отведениях регистрируют очень высокие зубцы R, а в правых — очень глубокие зубцы S. При гипертрофии ПЖ его электрическая активность преобладает над активностью ЛЖ, с чем связано формирование высоких положительных зубцов R в правых грудных отведениях.
У детей 3–14 лет электрическая ось находится в пределах +30° ÷ +70°. У детей моложе 3 лет электрическая ось сердца находится в секторе +70° ÷ +100°.
Переходная зона. При анализе ЭКГ следует учитывать переходную зону – она определяется отведением, в котором зубцы R и S эквифазные, т. е. их амплитуда по обе стороны изоэлектрической линии равна. У здоровых детей старшего возраста переходная зона QRS, как правило, определяется в отведениях V3,4. При изменении соотношения векторных сил переходная зона перемещается в сторону их преобладания. Например, при гипертрофии правого желудочка переходная зона перемещается в позицию левых грудных электродов и наоборот. Бывает постепенное или скачкообразное формирование переходной зоны. Самостоятельного значения в диагностике переходная зона не имеет. Например, при бивентрикулярной гипертрофии миокарда желудочков смещения переходной зоны не наблюдается. Однако в сочетании с другими диагностическими признаками смещение переходной зоны приобретает определенный вес.
SI, II, III – тип ЭКГ. Так обозначают ЭКГ, имеющую в трех стандартных отведениях зубец S, амплитуда которого равна или больше амплитуды R, и комплекс QRS формы RS без зубца Q. При этом нередко бывают низковольтная кривая и rSRV1. Такой тип ЭКГ встречается в небольшом числе наблюдений (0,5 – 1%) у здоровых детей, относительно часто у больных пневмонией, при не которых врожденных пороках сердца и др. SI, II, III – тип ЭКГ, обусловлен поворотом сердца вокруг поперечной оси верхушкой кзади. Диагностическое значение SI, II, III -типа ЭКГ возрастает при внезапном его появлении.
«Болезни сердца и сосудов у детей», Н.А.Белоконь
Эта информация для ознакомления, за лечением обратитесь к врачу.
Расшифровка кардиограммы у детей и взрослых: общие принципы, чтение результатов, пример расшифровки
Определение и суть метода
Как правильно сделать электрокардиограмму с последующей
Принцип расшифровки ЭКГ
План расшифровки ЭКГ – общая схема чтения результатов
- положение электрической оси сердца;
- определение правильности сердечного ритма и проводимости электрического импульса (выявляют блокады, аритмии);
- определение регулярности сокращений сердечной мышцы;
- определение частоты сердечных сокращений;
- выявление источника электрического импульса (определяют ритм синусовый, или нет);
- анализ длительности, глубины и ширины предсердного зубца Р и интервала P – Q;
- анализ длительности, глубины, ширины комплекса зубцов желудочков сердца QRST;
- анализ параметров сегмента RS – Т и зубца Т;
- анализ параметров интервала Q – Т.
На основании всех изученных параметров врач пишет итоговое заключение по электрокардиограмме. Заключение примерно может выглядеть следующим образом: «Синусовый ритм с ЧСС 65. Нормальное положение электрической оси сердца. Патологии не выявлено». Или же так: «Синусовая тахикардия с ЧСС 100. Единичная наджелудочковая экстрасистолия. Неполная блокада правой ножки пучка Гиса. Умеренные метаболические изменения в миокарде».
Если выявлены какие-либо из 4 патологических синдромов, то указать, какие именно – нарушение ритма, проводимости, перегрузка желудочков или предсердий, и повреждение структуры сердечной мышцы (инфаркт, рубец, дистрофия).
Пример расшифровки электрокардиограммы
Проверка регулярности сокращений сердца
Вычисление частоты сердечных сокращений (ЧСС)
1. Скорость ленты равна 50 мм/с - тогда ЧСС равно 600 разделить на количество квадратов.
2. Скорость ленты равна 25 мм/с - тогда ЧСС равно 300 разделить на количество квадратов.
Выявление источника ритма
Расшифровка ЭКГ – ритмы
Выявление патологии проводимости электрического импульса по структурам сердца
Электрическая ось сердца
Предсердный зубец Р
- положительным в I, II, aVF и грудных отведениях (2, 3 ,4, 5, 6);
- отрицательным в aVR;
- двухфазным (часть зубца лежит в положительной области, и часть - в отрицательной) в III, aVL, V1.
Нормальная длительность Р - не более 0,1 секунды, а амплитуда составляет 1,5 – 2,5 мм.
1.Высокие и острые зубцы в II, III, aVF–отведениях появляются при гипертрофии правого предсердия («легочное сердце»);
2.Зубец Р с двумя вершинами с большой шириной в I, aVL, V5 и V6-отведениях говорит о гипертрофии левого предсердия (например, порок митрального клапана).
Интервал P – Q
- I степень: простое удлинение интервала P – Q с сохранением всех остальных комплексов и зубцов.
- II степень: удлинение интервала P – Q с частичным выпадением некоторых QRS-комплексов.
- III степень: отсутствие связи между зубцом Р и QRS-комплексами. В этом случае предсердия работают в своем ритме, а желудочки – в своем.
Желудочковый QRST–комплекс
Зубец Т
Интервал Q – T
Расшифровка ЭКГ – показатели нормы
5. ЧСС равна 70 – 75 ударов в минуту.
6. ритм синусовый.
7. электрическая ось сердца расположена нормально.
Расшифровка ЭКГ у детей и беременных женщин
Расшифровка электрокардиограммы при инфаркте
Острейшая стадия инфаркта миокарда может продолжаться в течение 3 часов – 3 суток с момента нарушения кровообращения. На данном этапе на электрокардиограмме может отсутствовать зубец Q. Если же он имеется, то зубец R имеет низкую амплитуду, или полностью отсутствует. В этом случае имеется характерный QS-зубец, отражающий трансмуральный инфаркт. Второй признак острейшего инфаркта – это повышение сегмента S – Т минимум на 4 мм над изолинией, с формированием одного большого зубца Т.
Расшифровка наиболее распространенных ЭКГ
Также гипертрофия миокарда может быть следствием перенесенных инфарктов.
Цена электрокардиограммы с расшифровкой
Читать еще:
Отзывы
ЧСС..не понятно 64 или 84
50мм\с 10 мм\мВ 0,6-35; примерно 50 Гц Секунды: 1-5 ЧСС: 76 уд.\мин.
Пожалуйста подскажите результаты плохие? Что это значит? Очень переживаю(((заранее спасибо
Оставить отзыв
Вы можете добавить свои комментарии и отзывы к данной статье при условии соблюдения Правил обсуждения.
Переходная зона v3 v4
Поэтому в отведении V1 регистрируется маленький зубец R, причем наличие этого зубца в норме обязательно.
Однако главный вектор после возбуждения МЖП направлен влево, поэтому в отведениях V1 и V2 регистрируется отрицательный зубец, а именно глубокий зубец S.
V3 и V4. По мере охвата желудочков возбуждением вектор ЭДС (главный вектор), направленный влево, увеличивается, поэтому растет также высота зубца S в левее расположенных отведениях V3 и V4.
Зубец S1 наоборот, постепенно уменьшается.
Часто в отведении V3 или V4 зубцы R и S имеют равную амплитуду.
Эти отведения соответствуют так называемой переходной зоне.
V5 и V6. Главный вектор ЭДС направлен в сторону отведений V5 и V6, поэтому в них регистрируются самые высокие зубцы R. Зубец Т в отведениях V5 и V6 положительный.
Будем рады вашим вопросам и отзывам:
Материалы для размещения и пожелания просим присылать на адрес
Присылая материал для размещения вы соглашаетесь с тем, что все права на него принадлежат вам
При цитировании любой информации обратная ссылка на MedUniver.com - обязательна
Вся предоставленная информация подлежит обязательной консультации лечащим врачом
Администрация сохраняет за собой право удалять любую предоставленную пользователем информацию
Нормальные показатели ЭКГ
Нормальные показатели элементов электрокардиограммы.
Зубец P
- Продолжительность в норме: <120 мс.
- Высота: <2,5 мм (≤2 мВ) – в стандартных отведениях, <1,5 мм (≤1мВ) – в грудных отведениях..
- В отведении V1 двухфазный - ширина отрицательной фазы ≤40 мс и глубина ≤1 мм
- В норме может быть небольшое расщепление, чаще в грудных отведениях. Расстояние между вершинами <40 мс
- Всегда положительный в I, II, V4-V6. Всегда отрицательный в aVR.
- Наилучшая визуализация в отведениях II и V1
- Если наооборот – декстрокардия, неправильное наложение электродов на руках, предсердный ритм.
- В aVF и V3 - обычно положительный, но может быть двухфазным или уплощенный.
- Изменчивый: в III, aVL, V1-V2 - может быть положительным, отрицательным и двухфазным.
- Электрическая ось зубца расположена в пределах от +30 до 75° во фронтальной плоскости (выход за эти пределы может указывать на расположение водителя ритма вне синусового узла).
Интервал PR
- Продолжительность в норме (от начала зубца Р до первого зубца комплекса QRS):
- У детей –мс
- У подростков –мс
- У взрослых –мс
- В среднем мс, 200 мс - при ЧСС 40-50`, 150 мс при ЧСС 80`
- Зубец Q: любое начальное отрицательное отклонение
- Зубец R: любое позитивное отклонение
- Зубец S: любое отрицательное отклонение после зубца R
- Продолжительность комплекса:мс, у самого широкого комплекса не должна превышать 100 мс. Если более 100 мс – синдром WPW или блокада ножек п.Гиса.
- Амплитуда комплекса QRS: MIN: в стандартных отведениях > 0,5 mV (0,5 см), в V1-V6 > 1 mV (1 см).
- Комплексы преимущественно положительные в I, II, aVF.
- Зубцы обозначают заглавными (Q, R, S) при амплитуде более 3 мм.
- В грудных отведениях морфология комплекса QRS зависит от проекции вектора ЭДС на электрод.
- Время внутреннеобразного отклонения: Расстояние от первого зубца Q или R до вершины зубца R в нескольких прекордиальных отведениях. Окончание внутреннеобразного отклонения представляет собой момент достижения электрического импульса эпикардиальной поверхности. Для правого желудочка измеряется в отведениях V1 и V2 (верхний предел 0,035), для левого желудочка – в отведениях V5 и V6 (верхний предел 0,045).
Положение ЭОС
- От +90 до +180° - отклонение ЭОС вправо.
- От -30 до -90° - отклонение ЭОС влево.
- От -90 до ±180° - крайнее отклонение ЭОС или отклонение «вправо вверх».
Варианты нормы:
- У новорожденных - отклонение вправо
- В детстве – вертикальное положение ЭОС.
- В возрасте <40 лет – от 0 до +110°;
- В возрасте >40 лет – от -30° до +90°.
Зубец Q
Продолжительность не более 40 мс, глубина не более 2 мм и менее 25% от последующего зубца R. Непатологические зубцы Q часто наблюдаются в отведениях I, III, aVL, небольшие зубцы q всегда должны присутствовать в V5 и V6.
- В отведениях V2-V4 зубец Q шириной <30 мс и глубиной > 2 мм считается патологическим, если в отведении V1 наблюдается начальный зубец r (R) и отсутствует заметный сдвиг переходной зоны вправо или влево.
- В отведениях V2-V6 небольшие зубцы Q могут встречаться при крайней степени поворота пртив часовой стрелки (комплексы qR)
- В возрасте < 30 лет глубина может достигать 5 мм в нескольких отведениях
- Если в II, III, aVF зубцы Q имеют пограничные размеры, шириной ≤ 30 мс и глубиной ≤ 4 мм, то их следует рассматривать как: 1) отведения с нижней локализацией Qs или 2) требуется сопоставление с клиническими данными пограничная ЭКГ
- Для левых грудных отведений («левожелудочковые» комплексы в I, aVL, V5, V6) характерны комплексы qR, для правых грудных отведений («правожелудочковые» комплексы в QRS в aVR, V1, V2) – комплексы типа rS.
Высота зубца R
- В норме отмечается постепенное увеличение от V1 к V5 («прогресс зубца R»). Max R в V5, реже в V4.
- I отведение ≤ 15 мм (1,5 mV).
- II, III, aVF ≤ 19 мм (1,9 mV)
- V1:лет – 0-15 мм,лет – 0-8 мм, более 30 лет – 0-6 мм
- V2 – 0,3-12 мм (возрасте > 30 лет);
- V3 – 3-24 мм (возрасте > 30 лет)
- V4-V5 ≤мм (2,5 mV). R в V6 чаще меньше, чем в V5.
Переходная зона
Типичная морфология комплекса QRS в грудных отведениях
Зубец S
Является самим глубоким отрицательным зубцом на ЭКГ. Постепенно уменьшается от V1 к V6, в отведениях V5, V6 может в норме отсутствовать.
- I, II, aVF ≤ 5 мм (0,5 mV)
- В V3 мax - 20 мм (2,0 mV).
- V1 ≥ 3 мм. Глубина не должна превышать 30 мм, в редких случаях глубина более 30 мм наблюдается у молодых мужчин.
Сегмент ST
Комплекс QRS заканчивается точкой J (ST junction), точкой соединения сегмента ST. Сегмент ST располагается между точкой J началом волны Т и представляет период между окончанием деполяризации и началом реполяризации желудочков. Должен находиться на изолинии, т.е. на одном уровне с сегментом ТР.
- отведения от конечностей до 1 мм,
- V1-V2 до 3 мм,
- V5-V6 до 2 мм.
- В норме в отведениях от конечностей до 0,5 мм
- V1-V2 ≥ 0,5 мм – отклонение от нормы
Зубец T
Конкордантны QRS, кроме V1-V2
Интервал QT
Корригированное значение QT:
- Формула Bazett QTc=QT/√RR интервал (с)
- Формула Bazett в модификации Hodges QTc=QT+0,00175 (частота желудочкового ритма-60)
Корригированный QT <460 мс.
Зубец U
Примеры нормальной ЭКГ
Читайте также
Секс и внезапная сердечная смерть
Кислород при инфаркте миокарда. Влияние на смертность
Канакинумаб. Влияние сердечно-сосудистый риск
Грипп. Заблуждения и реальность
Гомеопатия. Информация к размышлению.
Токсический синовит. Информация для пациентов
О приговоре врачу Елене Мисюриной
НПВС в профилактике ИМВП
Бронхиальная астма. Недооценка и последствия
Алирокумаб
Описание Алирокумаб относится к фармакологической группе моноклональных антител. Данный препарат используется в терапии гиперхолестеринемических состояний у пациентов с серьезными заболеваниями.
Болезнь Крейтцфельдта-Якоба
Крейтцфельдта-Якоба болезнь (Н.G.Creutzfeldt, нем. невр. и психиатр; A.Jakob, нем. невр., дегенерация кортико-стриоспинальная, псевдосклероз спастический) - болезнь из группы мед.
Прион
ПРИОН (PRION) - вирусоподобная частица, заразный белок, действию которого приписываются так называемые медленные вирусные болезни, включая куру, болезнь Крейтцфельда-Якоба, скрапи (овечья почесуха) и.
Расшифровка ЭКГ, норма показателей
Расшифровка ЭКГ – дело знающего врача. При этом методе функциональной диагностики оценивается:
- сердечный ритм - состояние генераторов электрических импульсов и состояние проводящей эти импульсы системы сердца
- состояние самой мышцы сердца (миокарда) , наличие или отсутствие ее воспалений, повреждений, утолщений, кислородного голодания, электролитного дисбаланса
Однако, современные пациенты нередко имеют доступ к своим медицинским документам, в частности, к пленкам электрокардиографии, на которых пишутся врачебные заключения. Своим многообразием данные записи могут довести до панического расстройства даже самого уравновешенного, но неосведомленного человека. Ведь зачастую пациенту доподлинно неизвестно, насколько опасно для жизни и здоровья то, что написано на обороте ЭКГ-пленки рукой функционального диагноста, а до приема у терапевта или кардиолога еще несколько дней.
Чтобы снизить накал страстей, сразу предупредим читателей, что ни с одним серьезным диагнозом (инфаркт миокарда, острые нарушения ритма) функциональный диагност пациента из кабинета не выпустит, а, как минимум, отправит его на консультацию к коллеге-специалисту тут же. Об остальных “тайнах Полишинеля” в данной статье. При всех неясных случаях патологических изменений на ЭКГ назначается ЭКГ-контроль, суточное мониторирование (Холтер), ЭХО кардиоскопия (УЗИ сердца) и нагрузочные тесты (тредмил, велоэргометрия).
Цифры и латинские буквы в расшифровке ЭКГ
- При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)
- Далее указываются различные интервалы и зубцы с латинскими обозначениями. (ЭКГ с расшифровкой см. рис)
PQ- (0,12-0,2с) – время атриовентрикулярной проводимости. Чаще всего удлиняется на фоне AV-блокад. Укорачивается при синдромах CLC и WPW.
P – (0,1с) высота 0,25-2,5 мм описывает сокращения предсердий. Может говорить об их гипертрофии.
QRS – (0,06-0,1с) -желудочковый комплекс
QT – (не более 0,45 с) удлиняется при кислородном голодании (ишемии миокарда. инфаркте)и угрозе нарушений ритма.
RR - расстояние между верхушками желудочковых комплексов отражает регулярность сердечных сокращений и дает возможность подсчитать ЧСС.
Расшифровка ЭКГ у детей представлена на рис.3
Варианты описания сердечного ритма
Синусовый ритм
Это самая частая надпись, встречающаяся на ЭКГ. И, если больше ничего не добавлено и указана частота (ЧСС) от 60 до 90 ударов в минуту (например ЧСС 68`) - это самый благополучный вариант, свидетельствующий о том, что сердце работает как часы. Это ритм, задаваемый синусовым узлом (основным водителем ритма, генерирующим элекрические импульсы, заставляющие сердце сокращаться). При этом синусовый ритм предполагает благополучие, как в состоянии этого узла, так и здоровье проводящей системы сердца. Отсутствие же прочих записей отрицает патологические изменения сердечной мышцы и означает, что ЭКГ в норме. Кроме синусового ритма, может быть предсердный, атриовентрикулярный или желудочковый, свидетельствующие о том, что ритм задается клетками именно в этих отделах сердца и считается патологическим.
Синусовая аритмия
Это вариант нормы у молодежи и детей. Это ритм, при котором импульсы выходят из синусового узла, но промежутки между сокращениями сердца разные. Это может быть связано с физиологическими изменениями (дыхательная аритмия, когда сокращения сердца урежаются на выдохе). Примерно 30 % синусовой аритмии требуют наблюдения у кардиолога, так как угрожаемы по развитию более серьезных нарушений ритма. Это аритмии после перенесенной ревматической лихорадки. На фоне миокардита или после него, на фоне инфекционных заболеваний, сердечных пороков и у лиц с отягощенной наследственностью по аритмиям.
Синусовая брадикардия
Это ритмичные сокращения сердца с частотой меньше 50 в минуту. У здоровых брадикардия бывает, например, во сне. Также брадикардии часто проявляется у профессиональных спортсменов. Патологическая брадикардия может свидетельствовать о синдроме слабости синусового узла. При этом брадикардия более выражена (ЧСС от 45 до 35 ударов в минуту в среднем) и наблюдается в любое время суток. Когда брадикардия вызывает паузы в сердечных сокращениях до 3 секунд днем и порядка 5 секунд ночью, приводит к нарушениям снабжения кислородом тканей и проявляется, например, обмороками, показана операция по установлению электростимулятора сердца, который замещает собой синусовый узел, навязывая сердцу нормальный ритм сокращений.
Синусовая тахикардия
ЧСС более 90 в минуту - разделяется на физиологическую и патологическую. У здоровых синусовой тахикардией сопровождается физическая и эмоциональная нагрузка, прием кофе иногда крепкого чая или алкоголя (особенно энергетических напитков). Она кратковременна и после эпизода тахикардии сердечный ритм возвращается к норме за короткий промежуток времени после прекращения нагрузки. При патологической тахикардии сердцебиения беспокоят пациента в покое. Ее причинами становятся подъемы температуры, инфекции, кровопотери, обезвоживание, тиреотоксикоз, анемии, кардиомиопатии. Лечат основное заболевание. Синусовую тахикардию купируют только при инфаркте или остром коронарном синдроме.
Экстарсистолия
Это нарушения ритма, при которых очаги вне синусового ритма дают внеочередные сердечные сокращения, после которых идет удвоенная по длине пауза, называемая компенсаторной. В целом, сердцебиения воспринимаются пациентом как неровные, учащенные или замедленные, иногда хаотичные. Более всего беспокоят провалы в сердечном ритме. Могут возникать неприятные ощущения в грудной клетке в виде толчков, покалываний, чувства страха и пустоты в животе.
Далеко не все экстрасистолы опасны для здоровья. Большинство и них не приводят к существенным расстройствам кровообращения и не угрожают ни жизни, ни здоровью. Они могут быть функциональными (на фоне панических атак, кардионевроза, гормональных сбоев), органическими (при ИБС, сердечных пороках. миокардиодистрофии или кардиопатиях, миокардитах). Также к ним могут приводить интоксикации и операции на сердце. В зависимости от места возникновения, экстрасистолы делятся на предсердные, желудочковые и антриовентрикулярные (возникающие в узле на границе между предсердиями и желудочками).
- Единичные экстрасистолы чаще всего редкие (меньше 5 за час). Они, как правило, функциональные и не мешают нормальному кровоснабжению.
- Спаренные экстрасистолы по две сопровождают некоторое количество нормальных сокращений. Такое нарушения ритма чаще говорит о патологии и требует дообследования (холтеровского мониторирования).
- Аллоритмии - более сложные типы экстрасистолий. Если каждое второе сокращение является экстрасистолой – это бигимения, если каждый третий – тригинемия, каждый четвертый –квадригимения.
Принято желудочковые экстрасистолы делить на пять классов (по Лауну). Они оцениваются при суточном мониторировании ЭКГ, так как показатели обычной ЭКГ за несколько минут может ничего и не показать.
- 1 класс - одиночные редкие экстрасистолы с частотой до 60 за час, исходящие из одного очага (монотопные)
- 2 – частые монотопные более 5 в минуту
- 3 – частые полиморфные (разной формы) политопные (из разных очагов)
- 4а – парные, 4б – групповые (тригимении), эпизоды пароксизмальной тахикардии
- 5 – ранние экстрасистолы
Чем выше класс, тем серьезнее нарушения, хотя на сегодня даже 3 и 4 классы не всегда требуют медикаментозного лечения. В целом, если желудочковых экстрасистол меньше 200 за сутки, их стоит отнести к функциональным и не беспокоиться по их поводу. При более частых показаны ЭХО КС, иногда – МРТ сердца. Лечат не экстрасистолию, а заболевание, которое приводит к ней.
Пароксизмальная тахикардия
Вообще пароксизм – это приступ. Приступоообразное учащение ритма может продолжаться от нескольких минут до нескольких дней. При этом промежутки между сердечными сокращениями будут одинаковыми, а ритм увеличится свыше 100 за минуту (в среднем от 120 до 250). Различают наджелудочковую и желудочковую формы тахикардии. В основе этой патологии – ненормальная циркуляция электрического импульса в проводящей системе сердца. Такая патология подлежит лечению. Из домашних способов устранения приступа:
- задержка дыхания
- усиленный принудительный кашель
- погружение лица в холодную воду
WPW- синдром
Синдром Вольфа-Паркинсона-Уайта – разновидность пароксизмальной наджелудочковой тахикардии. Назван по именам авторов, описавших его. В основе появления тахикардии – наличие между предсердиями и желудочками дополнительного нервного пучка, по которому проходит более быстрый импульс, чем от основного водителя ритма.
В результате возникает внеочередное сокращение сердечной мышцы. Синдром требует консервативного или хирургического лечения (при неэффективности или непереносимости антиаритмических таблеток, при эпизодах фибрилляции предсердий, при сопутствующих сердечных пороках).
CLC – синдром (Клерка-Леви-Кристеско)
похож по механизму на WPW и характеризуется более ранним по сравнению с нормой возбуждением желудочков за счет дополнительного пучка, по которому идет нервный импульс. Синдром врожденный проявляется приступами учащенных сердцебиений.
Мерцательная аритмия
Она может быть в виде приступа или постоянной формы. Она проявляется в виде трепетания или мерцания предсердий.
Мерцания предсердий
При мерцании сердце сокращается совершенно нерегулярно (промежутки между сокращениями самой разной продолжительности). Это объясняется тем, что ритм задает не синусовый узел, а другие клетки предсердий.
Получается частота от 350 до 700 ударов за минуту. Полноценного сокращения предсердий просто нет, сокращающиеся мышечные волокна не дают эффективного заполнения кровью желудочков.
В результате ухудшается выброс сердцем крови и от кислородного голодания страдают органы и ткани. Другое название мерцания предсердий – фибрилляция предсердий. Далеко не все предсердные сокращения достигают желудочков сердца, поэтому частота сердечных сокращений (и пульс) будут либо ниже нормы (брадисистолия с частотой меньше 60), либо в норме (нормосистолия от 60 до 90), либо выше нормы (тахисистолия больше 90 ударов в минуту).
Приступ мерцательной аритмии сложно пропустить.
- Обычно он начинается с сильного толчка сердца.
- Развивается как череда абсолютно неритмичных сердцебиений с большой или нормальной частотой.
- Состояние сопровождают слабость, потливость, головокружение.
- Очень выражен страх смерти.
- Может быть одышка, общее возбуждение.
- Иногда наблюдается потеря сознания.
- Заканчивается приступ нормализацией ритма и позывами на мочеиспускание, при котором отходит большое количество мочи.
Для купирования приступа пользуются рефлекторными способами, препаратами в виде таблеток или инъекций или прибегают к кардиоверсии (стимуляции сердца электрическим дефибриллятором). Если приступ мерцательной аритмии не устранен в течение двух суток, возрастают риски тромботических осложнений (тромбэмболии легочной артерии, инсульта).
При постоянной форме мерцания сердцебиения (когда ритм не восстанавливается ни на фоне препаратов, ни на фоне электростимуляции сердца) становятся более привычным спутником пациентов и ощущаются только при тахисистолии (учащенных неритмичных сердцебиениях). Основная задача при обнаружении на ЭКГ признаков тахисистолии постоянной формы фибрилляции предсердий – это урежение ритма до нормосистолии без попыток сделать его ритмичным.
Примеры записей на ЭКГ-пленках:
- фибрилляция предсердий, тахисистолический вариант, ЧСС 160 в ‘.
- Фибрилляция предсердий, нормосистолический вариант, ЧСС 64 в ‘.
Мерцательная аритмия может развиваться в программе ишемической болезни сердца, на фоне тиреотоксикоза, органических пороков сердца, при сахарном диабете, синдроме слабости синусового узла, при интоксикациях (чаще всего алкоголем).
Трепетание предсердий
Это частые (более 200 за минуту) регулярные сокращения предсердий и такие же регулярные, но более редкие сокращения желудочков. В целом трепетание чаще встречается в острой форме и переносится лучше, чем мерцание, так как при этом расстройства кровообращения выражены меньше. Трепетание развивается при:
- органических заболеваниях сердца (кардиомиопатиях, сердечной недостаточности)
- после операций на сердце
- на фоне обструктивных болезней легких
- у здоровых оно не встречается практически никогда
Клинически трепетание проявляется учащенным ритмичным сердцебиением и пульсом, набуханием шейных вен, одышкой, потливостью и слабостью.
Нарушения проводимости
В норме образовавшись в синусовом узле, электрическое возбуждение идет по проводящей системе, испытывая физиологическую задержку в доли секунды в атриовентрикулярном узле. На своем пути импульс стимулирует к сокращению предсердия и желудочки, которые перекачивают кровь. Если на каком-то из участков проводящей системы импульс задерживается дольше положенного времени, то и возбуждение к нижележащим отделам придет позже, а, значит, нарушится нормальная насосная работа сердечной мышцы. Нарушения проводимости носят название блокад. Они могут возникать, как функциональные нарушения, но чаще являются результатами лекарственных или алкогольных интоксикаций и органических заболеваний сердца. В зависимости от уровня, на котором они возникают, различают несколько их типов.
Синоатриальная блокада
Когда затруднен выход импульса из синусового узла. По сути, это приводит к синдрому слабости синусового узла, урежению сокращений до выраженной брадикардии, нарушениям кровоснабжения периферии, одышке, слабости, головокружениям и потерям сознания. Вторая степень этой блокады носит название синдрома Самойлова-Венкебаха.
Атриовентриуклярная блокада (AV- блокада)
Это задержка возбуждения в атриовентрикулярном узле долее положенных 0,09 секунды. Различают три степени этого типа блокад. Чем выше степень, тем реже сокращаются желудочки, тем тяжелее расстройства кровообращения.
- При первой задержка позволяет каждому сокращению предсердий сохранять адекватное число сокращений желудочков.
- Вторая степень оставляет часть сокращений предсердий без сокращений желудочков. Ее описывают в зависимости от удлинения интервала PQ и выпадения желудочковых комплексов, как Мобитц 1, 2 или 3.
- Третья степень называется еще полной поперечной блокадой. Предсердия и желудочки начинают сокращаться без взаимосвязи.
При этом желудочки не останавливаются, потому что подчиняются водителям ритма из нижележащих отделов сердца. Если первая степень блокады может никак не проявляться и выявляться только при ЭКГ, то вторая уже характеризуется ощущениями периодической остановки сердца, слабостью, утомляемостью. При полных блокадах к проявлениям добавляются мозговые симптомы (головокружения, мушки в глазах). Могут развиваться приступы Морганьи-Эдамса-Стокса (при ускользании желудочков от всех водителей ритма) с потерей сознания и даже судорогами.
Нарушение проводимости внутри желудочков
В желудочках к мышечным клеткам электрический сигнал распространяется по таким элементам проводящей системы, как ствол пучка Гиса, его ножки (левая и правая) и ветви ножек. Блокады могут возникать и на любом из этих уровней, что также отражается на ЭКГ. При этом вместо того, чтобы охватываться возбуждением одновременно, один из желудочков запаздывает, так как сигнал к нему идет в обход заблокированного участка.
Помимо места возникновения различают полную или неполную блокаду, а также постоянную и непостоянную. Причины внутрижелудочковых блокад аналогичны другим нарушениям проводимости (ИБС, мио-и эндокардиты, кардиомиопатии, пороки сердца, артериальная гипертензия, фиброз, опухоли сердца). Также влияют прием антиартимических препаратов, увеличение калия в плазме крови, ацидоз, кислородное голодание.
- Наиболее частой считается блокада передневерхней ветви левой ножки пучка Гиса (БПВЛНПГ).
- На втором месте – блокада правой ножки (БПНПГ). Данная блокада обычно не сопровождается заболеваниями сердца.
- Блокада левой ножки пучка Гиса более характерна для поражений миокарда. При этом полная блокада (ПБПНПГ) хуже, чем неполная (НБЛНПГ). Ее иногда приходится отличать от синдрома WPW.
- Блокада задненижней ветви левой ножки пучка Гиса может быть у лиц с узкой и вытянутой или деформированной грудной клеткой. Из патологических состояний она более характерна для перегрузок правого желудочка (при ТЭЛА или пороках сердца).
Клиника собственно блокад на уровнях пучка Гиса не выражена. На первое место выходит картина основной кардиальной патологии.
- Синдром Бейли – двухпучковая блокада (правой ножки и задней ветви левой ножки пучка Гиса).
Гипертрофия миокарда
При хронических перегрузках (давлением, объемом) сердечная мышца в отдельных участках начинает утолщаться, а камеры сердца растягиваться. На ЭКГ подобные изменения обычно описываются, как гипертрофия.
- Гипертрофия левого желудочка (ГЛЖ) – типична для артериальной гипертензии, кардиомиопатии, ряда сердечных пороков. Но и в норме у спортсменов, тучных пациентов и лиц, занятых тяжелым физическим трудом, могут встречаться признаки ГЛЖ.
- Гипертрофия правого желудочка – несомненный признак повышения давления в системе легочного кровотока. Хроническое легочное сердце, обструктивные болезни легких, кардиальные пороки (стеноз легочного ствола, тетрада Фалло, дефект межжелудочковой перегородки) ведут к ГПЖ.
- Гипертрофия левого предсердия (ГЛП) – при митральном и аортальном стенозе или недостаточности, гипертонической болезни, кардиомиопатии, после миокардита.
- Гипертрофия правого предсердия (ГПП) – при легочном сердце, пороках трикуспидального клапана, деформациях грудной клетки, легочные патологии и ТЭЛА.
- Косвенные признаки гипертрофий желудочков - это отклонение электрической оси сердца (ЭOC) вправо или влево. Левый тип ЭОС – это отклонение ее влево, то есть ГЛЖ, правый – ГПЖ.
- Систолическая перегрузка – это также свидетельство гипертрофии отделов сердца. Реже это свидетельство ишемии (при наличии стенокардитических болей).
Изменения сократительной способности миокарда и его питания
Синдром ранней реполяризации желудочков
Чаще всего- вариант нормы, особенно для спортсменов и лиц с врожденно высокой массой тела. Иногда связан с гипертрофией миокарда. Относится к особенностям прохождения электролитов (калия) через мембраны кардиоцитов и особенностей белков, из которых строятся мембраны. Считается фактором риска по внезапной остановке сердца, но клиники не дает и чаще всего остается без последствий.
Умеренные или выраженные диффузные изменения в миокарде
Это свидетельство нарушения питания миокарда в результате дистрофии, воспаления (миокардита) или кардиосклероза. Также обратимые диффузные изменения сопровождают нарушения водно-электролитного баланса (при рвоте или поносе), приме лекарств (мочегонных), тяжелые физические нагрузки.
Неспецифические изменения ST
Это признак ухудшения питания миокарда без выраженного кислородного голодания, например, при нарушении и баланса электролитов или на фоне дисгормональных состояний.
Острая ишемия, ишемические изменения, изменения по зубцу T, депрессия ST, низкие T
Так описываются обратимые изменения связанные с кислородным голоданием миокарда (ишемией). Это может быть как стабильная стенокардия, так и нестабильная, острый коронарный синдром. Помимо наличия самих изменений описывают и их расположение (например, субэндокардиальная ишемия). Отличительная особенность подобных изменений – их обратимость. В любом случае такие изменения требуют сравнения данной ЭКГ со старыми пленками, а при подозрении на инфаркт проведения тропониновых экспресс-тестов на повреждение миокарда или коронарографии. В зависимости от варианта ишемической болезни сердца выбирается противоишемическое лечение.
Развившийся инфаркт
Его, как правило, описывается:
- по стадиям: острейшая (до 3 суток), острая (до 3 недель), подострая (до 3 месяцев), рубцовая (всю жизнь после инфаркта)
- по объемам: трансмуральный (крупноочаговый), субэндокардиальный (мелкоочаговый)
- по расположению инфаркты: бывают передними и переднее-перегородочными, базальными, боковыми, нижними (заднедиафрагмальными), циркулярными верхушечными, заднебазальными и правожелудочковыми.
В любом случае инфаркт – это повод для незамедлительной госпитализации.
Все многообразие синдромов и специфических изменений на ЭКГ, разность показателей для взрослых и детей, обилие причин, приводящих к однотипным изменениям ЭКГ, не позволяют неспециалисту трактовать даже готовое заключение функционального диагноста. Гораздо разумнее, имея на руках результат ЭКГ, своевременно посетить кардиолога и получить грамотные рекомендации по дальнейшей диагностике или лечению своей проблемы, существенно снизив риски неотложных кардиологических состояний.
Расшифровка неполноценная. Не все параметры указаны. Вообще, до 10 лет лучше глядеть именно ленту. Ну, на крайний случай скан, т.к. там нужно смотреть комплексы в совокупности. Я, лично, предпочитаю глядеть "плёнки", протоколы чужие читать не люблю. А так, исходя из указанных кусочков информации, вроде как в пределах возрастной нормы.
прошу расшифровать электрокардиограмму. Ритм син. чсс 62/м отклонение.о.с. влево наруш. проц.ропол. на высоких отд. боковой ст.л.ж.
Как часто бывает, есть не вся информация. Кстати, указание пола и возраста пациента - непременно! Похоже, что речь идёт о пожилом пациенте, страдающего хронической ИБС.
Здравствуйте!Расшифруйте пожайлуста ЭКГ. ЧСС-77.RV5/SV1 Амплитура 1.178/1. 334mV. P длительность/PR Интервал87/119ms Rv5+sv1 Амплитура 2.512mV QRSдлительность 86ms RV6/SV2 Амплитура 0.926/0.849mv. QTC интервал 361/399ms.P/QRS/T угол 71/5/14°
Добрый день, помогите пожалуйста с расшифровкой ЭКГ: возраст 35 лет.
Там надо глядеть. Похоже или какая-то внутрисердечная блокада на фоне синусовой (наджелудочковой) тахикардии, или серьёзные ошибки в измерении интервалов.
Здравствуйте! Помогите расшифровать кардиограмму (мне 37 лет), написав "простым языком":
Снижен вольтаж. Ритм синусовый, регулярный ЧСС - 64 ударов в минуту.
ЭОС расположена горизонтально. Удлинение QT. Выраженные диффузные метаболические изменения миокарда.
Не сердце а Швейцарские Часы, все в норме
Здравствуйте!Помогите расшифровать 7лет.Ритм синусовый ЧСС-92в мин,ЭОС-НОРМ.ПОЛОЖЕНИЕ,НБПНПГ,pQ-0,16м.сек,QT-0.34мсек.
У ребёночка имеется неполная блокада правой ножки пучка Гиса (бывает и в норме). В целом, всё в пределах нормы.
Здравствуйте, Помогите рассшифровать кардиограмму, мне 55 лет, давление норма, никаких заболеваний нет.
Серцебиение 63 уд/мин
PRинтервал 152 мс
Комплекс QRS 95 мс
QT/QTc 430/441 мс
P/QRS/T оси (град) 51,7 / 49,4 / 60,8
R(V5) / S(V) 0.77 / 1.07 мВ
Имеется расширение комплекса P. Или внутрипредсердная блокада, или гипертрофия левого предсердия. Умеренно сниженный вольтаж в грудных отведениях, если подсчитали правильно. Не норма. Желательно выполнить ЭхоКГ, т.к. нужно посмотреть полостные размеры сердца, структуру миокарда. Можно заподозрить кардиосклероз на фоне расширенных предсердий. Нередко бывает всё такое при ИБС или после перенесения миокардита (который, как осложнения острых инфекций, чаще бывает, чем принято думать).
Синусовая аритмия. А.в блокаде I ст.Полугоризонтальная ЭПС. Неполная блокада левой ножки п.Гиса. Изменение в/предс. проводимости. Увеличение левых отделов сердца.
Мужчина 41 год.Требуется ли консультация кардиолога?
Непременно нужно посоветоваться с кардиологом. Для такого не старого мужчины как-то всё не очень… Ему же нелет!
Синусовая аритмия ЧСС = 73 уд/мин
ЭОС расположена нормально,
Нарушение процессов реполяризации и снижение трофики миокарда (передне-верхучешные отделы).
Помогите расшифровать кардиограмму: синусовый ритм, НБПНПГ.
Мужчина 26 лет.Требуется ли консультация кардиолога? Требуется ли лечение?
Здравствуйте!Скажите,пожалуйста,если по холтер-кг за сутки у 12- летнего ребенка на фоне синусового ритма зарегистрированы эпизоды миграции водителя ритма в покое,в дневное время со склонностью к брадикардии.Зарегистрирована наджелудочковая и желудочковая активность,2 эпизода НЖТ с абберантным проведением с чссуж. в мин.,эпизоды ав-блокады 1 степени,QT 0,44-0,51,можно ли ему заниматься спортом и чем это грозит
Профессиональный спорт, думаю, не желателен. Сами все эти явления довольно типичны для вегетативной дисфункции. Дозированные физические нагрузки, в разумных пределах, желательны. Вообще, по поводу спорта вопрос задан плохо, не конкретно. В данном случае, основываясь только на данных суточного мониторирования ЭКГ по Холтеру (что, конечно же, не достаточно), не рекомендовал бы занятия спортом в условиях с изменённым парциальным давлением кислорода (ныряние с аквалангом, горный туризм, прыжки с парашютом) или повышенным внутригрудным давлением, т.н. изометрическими нагрузками (тяжёлая атлетика и т.п.). Очень немаловажен уровень квалификации тренера, чтобы верно рассчитывал режим тренировочных нагрузок.
Что означает? Ночью зарегистрировано 2 паузы более 200мсек (2054 и 2288 мсек) за счёт выпадения QRST.
Советую обсудить этот вопрос с кардиологом. Это может быть и сино-аурикулярная блокада, с синдром дисфункции синусового узла… А, может, - просто дефект записи или расшифровки записи. Короче, посоветуйтесь с врачом. Это может быть как мелочёвка, так и серьёзная проблема.
Здравствуйте. Проходили комиссию. Девочка 13 лет.
заключение: синусовая аритмия с ЧССв мин. брадисистолия, ритм с резко выраженной нерегулярностью, ЧСС = 57 уд/мин, RR: 810 мсмс. нормальное положение электрической оси сердца. Преходящий феномен WPW. RRср = 1054мс RRмин= 810мс RRmax = 1138. Интервал: PQ=130мс. Длительность: Р=84мс, QRS=90мс, QT=402мс QTкор=392мс
заключение: миграция водителя ритма по предсердиям ЧСС 73 в мин. Нормосистолия, ритм с резко выраженной нерегулярностью, ЧСС = 73 уд/мин, RR: 652мс -1104мс. Форма PQRST - вариант нормы. нормальное положение электрической оси сердца. RRср = 808мс RRмин= 652мс RRmax = 1108. Интервал: PQ=140мс. Длительность: Р=88мс, QRS=82мс, QT=354мс QTкор=394мс.
Раньше проблем не было. Что это может быть?
Прогриостический микокардит кисты сердечного клапана
Во-первых, сама интерпретация вызывает вопросы. Средняя ЧСС должна быть околов мин., что - норма. Выраженная синусовая аритмия в подростковом возрасте требует внимания, однако может быть и вариантом нормы. Нужно посоветоваться с кардиологом. Не указа тип применяемой нагрузки. Нет нормального рассмотрения преходящего феномена ВПВ. Собственно, именно этот пункт и вызывает больше всего вопросов. Короче, катастроф особых нет, но есть факторы риска аритмий. Насколько это всё серьёзно, желательно рассмотреть кардиологу. Прийти к нему неплохо бы с протоколом суточного мониторирования по Холтеру.
Кардиология
Глава 5. Анализ
электрокардиограммы

в. Нарушения проводимости. Блокада передней ветви левой ножки пучка Гиса, блокада задней ветви левой ножки пучка Гиса, полная блокада левой ножки пучка Гиса, блокада правой ножки пучка Гиса, АВ -блокада 2 степени и полная АВ -блокада.
г. Аритмии см. гл. 4.
VI. Электролитные нарушения
А. Гипокалиемия. Удлинение интервала PQ. Расширение комплекса QRS (редко). Выраженный зубец U, уплощенный инвертированный зубец T, депрессия сегмента ST, незначительное удлинение интервала QT.
Б. Гиперкалиемия
Легкая (5,56,5 мэкв/л). Высокий остроконечный симметричный зубец T, укорочение интервала QT.
Умеренная (6,58,0 мэкв/л). Уменьшение амплитуды зубца P; удлинение интервала PQ. Расширение комплекса QRS, снижение амплитуды зубца R. Депрессия или подъем сегмента ST. Желудочковая экстрасистолия.
Тяжелая (911 мэкв/л). Отсутствие зубца P. Расширение комплекса QRS (вплоть до комплексов синусоидальной формы). Медленный или ускоренный идиовентрикулярный ритм, желудочковая тахикардия, фибрилляция желудочков, асистолия.
В. Гипокальциемия. Удлинение интервала QT (вследствие удлинения сегмента ST).
Г. Гиперкальциемия. Укорочение интервала QT (вследствие укорочения сегмента ST).
VII. Действие лекарственных средств
А. Сердечные гликозиды
Терапевтическое действие. Удлинение интервала PQ. Косонисходящая депрессия сегмента ST, укорочение интервала QT, изменения зубца T (уплощенный, инвертированный, двухфазный), выраженный зубец U. Снижение ЧСС при мерцательной аритмии.
Токсическое действие. Желудочковая экстрасистолия, АВ -блокада, предсердная тахикардия с АВ -блокадой, ускоренный АВ -узловой ритм, синоатриальная блокада, желудочковая тахикардия, двунаправленная желудочковая тахикардия, фибрилляция желудочков.
А. Дилатационная кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Низкая амплитуда зубцов, псевдоинфарктная кривая, блокада левой ножки пучка Гиса, передней ветви левой ножки пучка Гиса. Неспецифические изменения сегмента ST и зубца T. Желудочковая экстрасистолия, мерцательная аритмия.
Б. Гипертрофическая кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Признаки гипертрофии левого желудочка, патологические зубцы Q, псевдоинфарктная кривая. Неспецифические изменения сегмента ST и зубца T. При апикальной гипертрофии левого желудочка гигантские отрицательные зубцы T в левых грудных отведениях. Наджелудочковые и желудочковые нарушения ритма.
В. Амилоидоз сердца. Низкая амплитуда зубцов, псевдоинфарктная кривая. Мерцательная аритмия, АВ -блокада, желудочковые аритмии, дисфункция синусового узла.
Г. Миопатия Дюшенна. Укорочение интервала PQ. Высокий зубец R в отведениях V 1 , V 2 ; глубокий зубец Q в отведениях V 5 , V 6 . Синусовая тахикардия, предсердная и желудочковая экстрасистолия, наджелудочковая тахикардия.
Д. Митральный стеноз. Признаки увеличения левого предсердия. Наблюдается гипертрофия правого желудочка, отклонение электрической оси сердца вправо. Часто мерцательная аритмия.
Е. Пролапс митрального клапана. Зубцы T уплощенные или отрицательные, особенно в III отведении; депрессия сегмента ST, незначительное удлинение интервала QT. Желудочковая и предсердная экстрасистолия, наджелудочковая тахикардия, желудочковая тахикардия, иногда мерцательная аритмия.
Ж. Перикардит. Депрессия сегмента PQ, особенно в отведениях II, aVF, V 2 V 6 . Диффузный подъем сегмента ST выпуклостью вверх в отведениях I, II, aVF, V 3 V 6 . Иногда депрессия сегмента ST в отведении aVR (в редких случаях в отведениях aVL, V 1 , V 2). Синусовая тахикардия, предсердные нарушения ритма. ЭКГ -изменения проходят 4 стадии:
подъем сегмента ST, зубец T нормальный;
сегмент ST опускается к изолинии, амплитуда зубца T снижается;
сегмент ST на изолинии, зубец T инвертированный;
сегмент ST на изолинии, зубец T нормальный.
З. Большой перикардиальный выпот. Низкая амплитуда зубцов, альтернация комплекса QRS. Патогномоничный признак полная электрическая альтернация (P, QRS, T).
И. Декстрокардия. Зубец P отрицателен в I отведении. Комплекс QRS инвертирован в I отведении, R/S < 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
К. Дефект межпредсердной перегородки. Признаки увеличения правого предсердия, реже левого; удлинение интервала PQ. RSR" в отведении V 1 ; электрическая ось сердца отклонена вправо при дефекте типа ostium secundum, влево при дефекте типа ostium primum. Инвертированный зубец T в отведениях V 1 , V 2 . Иногда мерцательная аритмия.
Л. Стеноз легочной артерии. Признаки увеличения правого предсердия. Гипертрофия правого желудочка с высоким зубцом R в отведениях V 1 , V 2 ; отклонение электрической оси сердца вправо. Инвертированный зубец T в отведениях V 1 , V 2 .
М. Синдром слабости синусового узла. Синусовая брадикардия, синоатриальная блокада, АВ -блокада, остановка синусового узла, синдром брадикардии-тахикардии, наджелудочковая тахикардия, мерцание/трепетание предсердий, желудочковая тахикардия.
IX. Другие заболевания
А. ХОЗЛ . Признаки увеличения правого предсердия. Отклонение электрической оси сердца вправо, смещение переходной зоны вправо, признаки гипертрофии правого желудочка, низкая амплитуда зубцов; тип ЭКГ S I S II S III . Инверсия зубца T в отведениях V 1 , V 2 . Синусовая тахикардия, АВ -узловой ритм, нарушения проводимости, включая АВ -блокаду, замедление внутрижелудочковой проводимости, блокады ножки пучка Гиса.
Б. ТЭЛА . Синдром S I Q III T III , признаки перегрузки правого желудочка, преходящая полная или неполная блокада правой ножки пучка Гиса, смещение электрической оси сердца вправо. Инверсия зубца T в отведениях V 1 , V 2 ; неспецифические изменения сегмента ST и зубца T. Синусовая тахикардия, иногда предсердные нарушения ритма.
В. Субарахноидальное кровоизлияние и другие поражения ЦНС . Иногда патологический зубец Q. Высокий широкий положительный или глубокий отрицательный зубец T, подъем или депрессия сегмента ST, выраженный зубец U, выраженное удлинение интервала QT. Синусовая брадикардия, синусовая тахикардия, АВ -узловой ритм, желудочковая экстрасистолия, желудочковая тахикардия.
Г. Гипотиреоз. Удлинение интервала PQ. Низкая амплитуда комплекса QRS. Уплощенный зубец T. Синусовая брадикардия.
Д. ХПН . Удлинение сегмента ST (вследствие гипокальциемии), высокие симметричные зубцы T (вследствие гиперкалиемии).
Е. Гипотермия. Удлинение интервала PQ. Зазубрина в конечной части комплекса QRS (зубец Осборна см. ). Удлинение интервала QT, инверсия зубца T. Синусовая брадикардия, мерцательная аритмия, АВ -узловой ритм, желудочковая тахикардия.
ЭКС . Основные типы электрокардиостимуляторов описываются трехбуквенным кодом: первая буква указывает, какая камера сердца стимулируется (A A trium предсердие, V V entricle желудочек, D D ual и предсердие, и желудочек), вторая буква активность какой камеры воспринимается (A, V или D), третья буква обозначает тип реагирования на воспринимаемую активность (I I nhibition блокирование, T T riggering запуск, D D ual и то, и другое). Так, в режиме VVI и стимулирующий, и воспринимающий электроды располагаются в желудочке, а при возникновении спонтанной активности желудочка стимуляция его блокируется. В режиме DDD как в предсердии, так и в желудочке расположены по два электрода (стимулирующий и воспринимающий). Тип реагирования D означает, что при возникновении спонтанной активности предсердия стимуляция его будет блокироваться, и через запрограммированный промежуток времени (AV-интервал) будет выдан стимул на желудочек; при возникновении же спонтанной активности желудочка, напротив, будет блокироваться стимуляция желудочка, а через запрограммированный VA-интервал запустится стимуляция предсердия. Типичные режимы однокамерной ЭКС VVI и AAI. Типичные режимы двухкамерной ЭКС DVI и DDD. Четвертая буква R (R ate-adaptive адаптивный) означает, что кардиостимулятор способен увеличивать частоту стимуляции в ответ на изменение двигательной активности или зависящих от уровня нагрузки физиологических параметров (например, интервала QT, температуры).
А. Общие принципы интерпретации ЭКГ
Оценить характер ритма (собственный ритм с периодическим включением стимулятора или навязанный).
Определить, какая камера (камеры) стимулируется.
Определить, активность какой камеры (камер) воспринимается стимулятором.
Определить запрограммированные интервалы кардиостимулятора (интервалы VA, VV, AV) по артефактам стимуляции предсердий (A) и желудочков (V).
Определить режим ЭКС . Необходимо помнить, что ЭКГ -признаки однокамерной ЭКС не исключают возможности наличия электродов в двух камерах: так, стимулированные сокращения желудочков могут отмечаться как при однокамерной, так и при двухкамерной ЭКС , при которой желудочковая стимуляция следует через определенный интервал после зубца P (режим DDD).
Исключить нарушения навязывания и детекции:
а. нарушения навязывания: имеются артефакты стимуляции, за которыми не следуют комплексы деполяризации соответствующей камеры;
б. нарушения детекции: имеются артефакты стимуляции, которые при нормальной детекции предсердной или желудочковой деполяризации должны быть блокированы.
Б. Отдельные режимы ЭКС
AAI. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , то запускается предсердная стимуляция с постоянным интервалом AA. При спонтанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала AA спонтанная деполяризация предсердий не повторяется, запускается предсердная стимуляция.

VVI. При спонтанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала VV спонтанная деполяризация желудочков не повторяется, запускается желудочковая стимуляция; в противном случае счетчик времени вновь сбрасывается, и весь цикл начинается сначала. В адаптивных VVIR-кардиостимуляторах частота ритма увеличивается с возрастанием уровня физической нагрузки (до заданной верхней границы ЧСС ).
DDD. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , запускается предсердная (A) и желудочковая (V) стимуляция с заданными интервалами между импульсами A и V (интервал AV) и между импульсом V и последующим импульсом A (интервал VA). При спонтанной или навязанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала VA. Если в этом интервале возникает спонтанная деполяризация предсердий, то предсердная стимуляция блокируется; в противном случае выдается предсердный импульс. При спонтанной или навязанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала AV. Если в этом интервале возникает спонтанная деполяризация желудочков, то желудочковая стимуляция блокируется; в противном случае выдается желудочковый импульс.

В. Дисфункция кардиостимулятора и аритмии
Нарушение навязывания. За артефактом стимуляции не следует комплекс деполяризации, хотя миокард не находится в стадии рефрактерности. Причины: смещение стимулирующего электрода, перфорация сердца, увеличение порога стимуляции (при инфаркте миокарда, приеме флекаинида , гиперкалиемии), повреждение электрода или нарушение его изоляции, нарушения генерации импульса (после дефибрилляции или вследствие истощения источника питания), а также неправильно заданные параметры ЭКС .

Нарушение детекции. Счетчик времени кардиостимулятора не сбрасывается при возникновении собственной или навязанной деполяризации соответствующей камеры, что приводит к возникновению неправильного ритма (навязанный ритм накладывается на собственный). Причины: низкая амплитуда воспринимаемого сигнала (особенно при желудочковой экстрасистолии), неправильно заданная чувствительность кардиостимулятора, а также причины, перечисленные выше (см. ). Часто бывает достаточно перепрограммировать чувствительность кардиостимулятора.

Сверхчувствительность кардиостимулятора. В ожидаемый момент времени (по прошествии соответствующего интервала) стимуляции не происходит. Зубцы T (зубцы P, миопотенциалы) ошибочно интерпретируются как зубцы R, и счетчик времени кардиостимулятора сбрасывается. При ошибочной детекции зубца T с него начинается отсчет VA-интервала. В этом случае чувствительность или рефрактерный период детекции необходимо перепрограммировать. Можно также установить отсчет интервала VA с зубца T.

Блокирование миопотенциалами. Миопотенциалы, возникающие при движениях рук, могут неверно восприниматься как потенциалы от миокарда и блокировать стимуляцию. В этом случае интервалы между навязанными комплексами становятся разными, а ритм неправильным. Чаще всего подобные нарушения возникают при использовании однополюсных кардиостимуляторов.
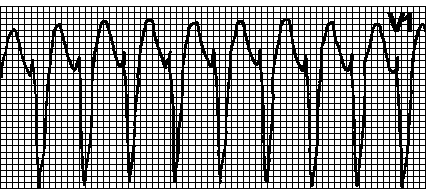
Круговая тахикардия. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в том случае, когда ретроградное возбуждение предсердий после стимуляции желудочков воспринимается предсердным электродом и запускает стимуляцию желудочков. Это характерно для двухкамерной ЭКС с детекцией возбуждения предсердий. В подобных случаях бывает достаточно увеличить рефрактерный период детекции.
Тахикардия, индуцированная предсердной тахикардией. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в случае, если у больных с двухкамерным кардиостимулятором возникает предсердная тахикардия (например, мерцательная аритмия). Частая деполяризация предсердий воспринимается кардиостимулятором и запускает стимуляцию желудочков. В подобных случаях переходят на режим VVI и устраняют аритмию.
Примененный в практических целях в 70-х годах 19 века англичанином А. Уоллером аппарат, записывающий электрическую активность сердца, продолжает верой и правдой служить человечеству по сей день. Конечно, почти за 150 лет он претерпевал многочисленные изменения и усовершенствования, однако принцип его работы, основанный на записи электрических импульсов, распространяющихся в сердечной мышце , остался прежним.
Сейчас практически каждая бригада скорой помощи снабжена переносным, легким и мобильным электрокардиографом, который позволяет быстро снять ЭКГ, не терять драгоценных минут, диагностировать и оперативно доставить больного в стационар. Для крупноочагового инфаркта миокарда, и других заболеваний, требующих принятия экстренных мер, счет идет на минуты, поэтому снятая в срочном порядке электрокардиограмма ежедневно спасает не одну жизнь.
Расшифровка ЭКГ для врача кардиологической бригады – дело обычное и, если она указывает на наличие острой сердечно-сосудистой патологии, то бригада немедленно, включив сирену, отправляется в больницу, где, минуя приемный покой, доставят больного в блок интенсивной терапии для оказания срочной помощи. Диагноз-то с помощью ЭКГ уже поставлен и время не потеряно.
Пациентам хочется знать…
Да, пациентам хочется знать, что же обозначают непонятные зубцы на ленте, оставленные самописцем, поэтому, прежде чем зайти к врачу, пациенты хотят сами расшифровать ЭКГ. Однако все не так просто и для того, чтобы понять «мудреную» запись, нужно знать, что представляет собой человеческий «мотор».
Сердце млекопитающих, к которым относится и человек, состоит из 4 камер: двух предсердий, наделенных вспомогательными функциями и имеющих сравнительно тонкие стенки, и двух желудочков, несущих на себе основную нагрузку. Левый и правый отдел сердца также различаются между собой. Обеспечение кровью малого круга менее затруднительно для правого желудочка, чем выталкивание крови в большой круг кровообращения левым. Поэтому левый желудочек более развит, но и страдает больше. Однако не глядя на разницу, оба отдела сердца должны работать равномерно и слаженно.

Сердце по своей структуре и электрической активности неоднородно, поскольку сократимые элементы (миокард) и несократимые (нервы, сосуды, клапаны, жировая клетчатка) отличаются между собой различной степенью электрического ответа.
Обычно больные, особенно старшего возраста, беспокоятся: нет ли признаков инфаркта миокарда на ЭКГ, что вполне понятно. Однако для этого нужно больше узнать о сердце и кардиограмме. И мы постараемся предоставить такую возможность, рассказав о зубцах, интервалах и отведениях и, конечно, о некоторых распространенных сердечных заболеваниях.
Способности сердца
О специфических функциях сердца впервые мы узнаем еще со школьных учебников, поэтому представляем, что сердце обладает:
- Автоматизмом , обусловленным самопроизвольной выработкой импульсов, которые затем вызывают его возбуждение;
- Возбудимостью или способностью сердца активизироваться под воздействием возбуждающих импульсов;
- или «умением» сердца обеспечивать проведение импульсов от места их возникновения до сократительных структур;
- Сократимостью , то есть, способностью сердечной мышцы осуществлять сокращения и расслабления под управлением импульсов;
- Тоничностью , при которой сердце в диастоле не теряет свою форму и обеспечивает непрерывную циклическую деятельность.
В целом, мышца сердца в спокойном состоянии (статическая поляризация) электронейтральна, а биотоки (электрические процессы) в ней формируются при воздействии возбуждающих импульсов.
Биотоки в сердце можно записать
Электрические процессы в сердце обусловлены движением ионов натрия (Na+), которые первоначально находятся снаружи миокардиальной клетки, внутрь ее и движением ионов калия (К+), устремляющихся изнутри клетки наружу. Это перемещение создает условия для изменения трансмембранных потенциалов во время всего сердечного цикла и повторяющихся деполяризаций (возбуждение, затем сокращение) и реполяризаций (переход в первоначальное состояние). Электрической активностью обладают все миокардиальные клетки, однако медленная спонтанная деполяризация свойственна лишь клеткам проводящей системы, почему они и способны к автоматизму.
 Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, распространяющееся посредством проводящей системы
, последовательно охватывает отделы сердца. Начинаясь в синусно-предсердном (синусовом) узле (стенки правого предсердия), который обладает максимальным автоматизмом, импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса с его ножками и направляется к желудочкам, возбуждая при этом отделы проводящей системы еще до проявления собственного автоматизма.
Возбуждение, возникающее на наружной поверхности миокарда, оставляет эту часть электронегативный по отношению к участкам, которых возбуждение не коснулось. Однако ввиду того, что ткани организма обладают электропроводностью, биотоки проецируются на поверхность тела и могут быть зарегистрированы и записаны на движущуюся ленту в виде кривой – электрокардиограммы. ЭКГ состоит из зубцов, которые повторяются после каждого сердечного сокращения, и показывает посредством их о тех нарушениях, которые есть в человеческом сердце.
Как снимают ЭКГ?
На этот вопрос, пожалуй, могут ответить многие. Сделать ЭКГ при необходимости тоже не составит никакого труда – электрокардиограф есть в каждой поликлинике. Техника снятия ЭКГ? Это только кажется на первый взгляд, что она всем так уж знакома, а между тем, ее знают лишь медработники, прошедшие специальное обучение по снятию электрокардиограммы. Но вряд ли стоит нам вдаваться в подробности, поскольку к такой работе без подготовки нас все равно никто не допустит.

Пациентам нужно знать, как правильно подготовиться: то есть, желательно не наедаться, не курить, не употреблять алкогольные напитки и лекарства, не увлекаться тяжелым физическим трудом и не пить кофе перед процедурой, иначе можно обмануть ЭКГ. Уж точно будет обеспечена, если не что-то другое.
Итак, совершенно спокойный пациент раздевается до пояса, освобождает ноги и укладывается на кушетку, а медсестра специальным раствором смажет нужные места (отведения), наложит электроды, от которых к аппарату идут провода разных цветов, и снимет кардиограмму.
Ее потом расшифрует врач, но если интересно, можно попробовать самостоятельно разобраться в своих зубцах и интервалах.
Зубцы, отведения, интервалы
Возможно, этот раздел будет не всем интересен, тогда его можно пропустить, но для тех, кто пытается разобраться в своей ЭКГ самостоятельно, может оказаться полезным.
Зубцы в ЭКГ обозначаются с помощью латинских букв: P, Q, R, S, T, U, где каждая из них отражает состояние различных отделов сердца:
- Р – деполяризация предсердий;
- Комплекс зубцов QRS – деполяризация желудочков;
- Т – реполяризация желудочков;
- Маловыраженный зубец U может указывать на реполяризацию дистальных участков проводящей системы желудочков.

Для записи ЭКГ, как правило, используется 12 отведений:
- 3 стандартных – I, II, III;
- 3 усиленных однополюсных отведения от конечностей (по Гольдбергеру);
- 6 усиленных однополюсных грудных (по Вильсону).
В некоторых случаях (аритмии, аномальное расположение сердца) возникает необходимость применения дополнительных однополюсных грудных и двухполюсных отведений и по Нэбу (D, А, I).

При расшифровке результатов ЭКГ проводят измерение продолжительности интервалов между ее составляющими. Этот расчет необходим для оценки частоты ритма, где форма и величина зубцов в разных отведениях будет показателем характера ритма, происходящих электрических явлений в сердце и (в некоторой степени) электрической активности отдельных участков миокарда, то есть, электрокардиограмма показывает, как работает наше сердце в тот или иной период.
Видео: урок по зубцам, сегментам и интервалам ЭКГ
Анализ ЭКГ
Более строгая расшифровка ЭКГ производится с помощью анализа и расчета площади зубцов при использовании специальных отведений (векторная теория), однако в практике, в основном, обходятся таким показателем, как направление электрической оси , которая представляет собой суммарный вектор QRS. Понятно, что у каждого грудная клетка устроена по-своему и сердце не имеет такого уж строгого расположения, весовое соотношение желудочков и проводимость внутри них тоже у всех разная, поэтому при расшифровке и указывается горизонтальное или вертикальное направление этого вектора.
Анализ ЭКГ врачи осуществляют в последовательном порядке, определяя норму и нарушения:
- Оценивают сердечный ритм и измеряет частоту сердечных сокращений (при нормальной ЭКГ – ритм синусовый, ЧСС – от 60 до 80 ударов в минуту);
- Рассчитывают интервалы (QT, норма – 390-450 мс), характеризующие продолжительность фазы сокращения (систолы) по специальной формуле (чаще использую формулу Базетта). Если этот интервал удлиняется, то врач вправе заподозрить , . А гиперкальциемия, наоборот, приводит к укорочению интервала QT. Отраженную посредством интервалов проводимость импульсов, рассчитывают с помощью компьютерной программы, что значительно повышает достоверность результатов;
- начинают рассчитывать от изолинии по высоте зубцов (в норме R всегда выше S) и если S превышает R, а ось отклоняется вправо, то думают о нарушениях деятельности правого желудочка, если наоборот – влево, и при этом высота S больше R в II и III отведениях – подозревают гипертрофию левого желудочка;
- Изучают комплекс QRS, который формируется при проведении электрических импульсов к мышце желудочков и определяет деятельность последних (норма – отсутствие патологического зубца Q, ширина комплекса не более 120 мс). В случае, если данный интервал смещается, то говорят о блокадах (полных и частичных) ножек пучка Гиса или нарушении проводимости. Причем неполная блокада правой ножки пучка Гиса является электрокардиографическим критерием гипертрофии правого желудочка, а неполная блокада левой ножки пучка Гиса – может указывать на гипертрофию левого;
- Описывают сегменты ST, которые отражают период восстановления исходного состояния сердечной мышцы после ее полной деполяризации (в норме находится на изолинии) и зубец Т, характеризующий процесс реполяризации обоих желудочков, который направлен вверх, ассиметричен, его амплитуда ниже зубца по продолжительности он длиннее комплекса QRS.
Работу по расшифровке проводит только врач, правда, некоторые фельдшера скорой помощи часто встречающуюся патологию прекрасно распознают, что очень важно в экстренных случаях. Но для начала все-таки нужно знать норму ЭКГ.

Так выглядит кардиограмма здорового человека, сердце которого работает ритмично и правильно, но что обозначает эта запись, далеко не каждый знает, которая может изменяться при различных физиологических состояниях, например беременности. У беременных сердце занимает другое положение в грудной клетке, поэтому смещается электрическая ось. К тому же, в зависимости от срока, добавляется нагрузка на сердце. ЭКГ при беременности и будет отражать эти изменения.
Отличны показатели кардиограммы и у детей, они будут «расти» вместе с малышом, поэтому и меняться будут соответственно возрасту, лишь после 12 лет электрокардиограмма ребенка начинает приближаться к ЭКГ взрослого человека.
Самый неутешительный диагноз: инфаркт

Самым серьезным диагнозом на ЭКГ, разумеется, является , в распознавании которого кардиограмме принадлежит главная роль, ведь именно она (первая!) находит зоны некроза, определяет локализацию и глубину поражения, может отличить острый инфаркт от и рубцов прошлого.
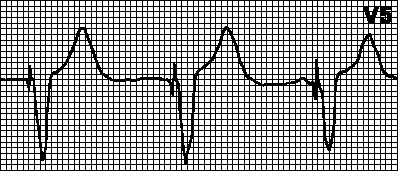
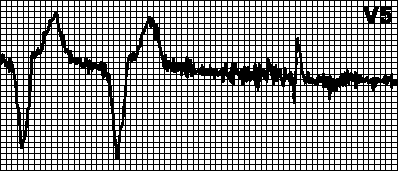
Классическими признаками инфаркта миокарда на ЭКГ считают регистрацию глубокого зубца Q (OS), возвышение сегмента ST , который деформирует R, сглаживая его, и появление в дальнейшем отрицательного остроконечного равнобедренного зубца Т. Такое возвышение сегмента ST визуально напоминает кошачью спинку («кошка»). Однако различают инфаркт миокарда с зубцом Q и без него.

Видео: признаки инфаркта на ЭКГ
Когда с сердцем что-то не так
Часто в заключениях ЭКГ можно встретить выражение: « ». Как правило, такую кардиограмму имеют люди, сердце которых длительное время несло дополнительную нагрузку, например, при ожирении. Понятно, что левому желудочку в подобных ситуациях приходится нелегко. Тогда электрическая ось отклоняется влево, а S становится больше R.

гипертрофия левого (слева) и правого (справа) желудочков сердца на ЭКГ
Видео: гипертрофии сердца на ЭКГ
На ваш вопрос ответит один из ведущих .
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна , кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным .
В вопросах по расшифровке ЭКГ обязательно указывайте пол, возраст, клинические данные, диагнозы и жалобы пациента.
Направление электрической оси сердца зависит от многих факторов (возраст ребенка, гипертрофия отделов сердца, положение сердца в грудной клетке и др.). У детей 3-14 лет электрическая ось находится в пределах +30° ÷ +70°. У детей моложе 3 лет электрическая ось сердца находится в секторе +70° ÷ +100°.
Переходная зона. При анализе ЭКГ следует учитывать переходную зону - она определяется отведением, в котором зубцы R и S эквифазные, т. е. их амплитуда по обе стороны изоэлектрической линии равна. У здоровых детей старшего возраста переходная зона QRS, как правило, определяется в отведениях V3,4. При изменении соотношения векторных сил переходная зона перемещается в сторону их преобладания. Например, при гипертрофии правого желудочка переходная зона перемещается в позицию левых грудных электродов и наоборот. Бывает постепенное или скачкообразное формирование переходной зоны. Самостоятельного значения в диагностике переходная зона не имеет. Например, при бивентрикулярной гипертрофии миокарда желудочков смещения переходной зоны не наблюдается. Однако в сочетании с другими диагностическими признаками смещение переходной зоны приобретает определенный вес.
SI, II, III - тип ЭКГ. Так обозначают ЭКГ, имеющую в трех стандартных отведениях зубец S, амплитуда которого равна или больше амплитуды R, и комплекс QRS формы RS без зубца Q. При этом нередко бывают низковольтная кривая и rSRV1. Такой тип ЭКГ встречается в небольшом числе наблюдений (0,5 - 1%) у здоровых детей, относительно часто у больных пневмонией, при не которых врожденных пороках сердца и др. SI, II, III - тип ЭКГ, обусловлен поворотом сердца вокруг поперечной оси верхушкой кзади. Диагностическое значение SI, II, III -типа ЭКГ возрастает при внезапном его появлении.
«Болезни сердца и сосудов у детей», Н.А.Белоконь
Новые статьи
- Основные виды механического движения Равнозамедленное движение тела
- Биография марины девятовой, исполнительницы русских народных песен
- Карибский кризис: «горячая» фаза Холодной войны Карибский кризис 1962 причины кратко
- Мудрые притчи о жизни Твоих утверди мое помышление
- Сулугуни, жаренный в лаваше Лаваш с сулугуни и помидорами на сковороде
- Причины появления геморроя во время беременности и способы его лечения
- К чему снится кастрюля по соннику
- Анатомическое строение морской свинки Какой мозг у морских свинок
- Витамины для сердца и сосудов: доступные препараты с гарантированной эффективностью
- Редька листовая: посев, уход и агротехника
Популярные статьи
- Словарь исторической одежды
- Укрепленные районы Воины, занимавшие УР
- Учет ценных бумаг в бухгалтерском учете Состав продуктов, включающих конфигурацию "учет и управление для профессиональных участников рынка
- Проверка кишечника на заболевания: физикальные, лабораторные и инструментальные методы
- Храм в честь казанской иконы божией матери в солнцеве Церковь иконы божией матери казанская в солнцево
- Святая мученица татиана римская (†226) Праведная татиана 3 октября житие
- Простые способы гадания на обычных картах
- Змея и Коза (Овца): совместимость мужчины и женщины в любви
- Правописание приставок раз-(рас-), роз-(рос-) Приставки роз рос раз рас примеры
- Польза и вред квашеной капусты для организма, можно ли на ней похудеть
