نبضة بعيدة. فحص النبض
يتم إجراء فحص النبض عادة على الشرايين الشعاعية. في حالة عدم وجود نبض في كل من الشرايين الشعاعية (متلازمة تاكاسو) ، والتي يمكن ملاحظتها في التهاب الشريان الأورطي غير النوعي ، في تصلب الشرايين الشعاعية ، يتم تحديد النبض في الشرايين السباتية والزمنية والفخذية والشرايين الأخرى ، حيث توجد. تسمح النبضة التي يتم تحديدها بالطريقة المبتذلة ، دون استخدام أي أدوات وأدوات ، بالقيام بشكل غير مباشر بالحكم على معلمات الدورة الدموية المركزية. في دراسة تسلسل النبض لوحظ:
1. مقارنة النبض على كلتا يديه في الحجم (التماثل) ؛
2. تحديد حالة جدار الأوعية الدموية (المرونة) ؛
3. تحديد الإيقاع والتردد
4. تعريف ملء ؛
5. تحديد الجهد.
6. تحديد حجم ؛
7. تعريف الشكل ؛
8. في حالة عدم انتظام ضربات القلب - دراسة العجز النبض.
9. خيارات خاصة للنبض.
تقنية دراسات النبض على الشرايين الشعاعية. لا يمكن التحقيق في ملء وتوتر النبض كمؤشرات للديناميكا الدموية المركزية ، والتي تعكس بشكل رئيسي حجم السكتة الدماغية وضغط الدم الانقباضي ، في الشرايين المتصلبة ، لذلك يجب أن تبدأ الدراسة بتقييم حالة جدار الأوعية الدموية.
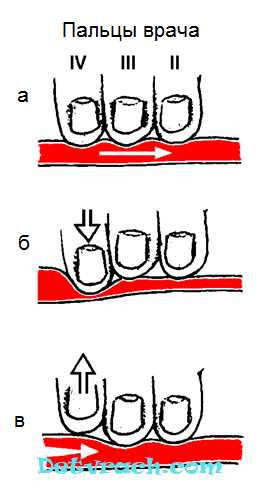
الشريان دون تغيير عند التوقف الكامل لتدفق الدم فيه بواسطة الضغط ، تحت موقع الضغط ليس واضحًا. عند فحص النبض ، يتم تغطية يد المريض في منطقة مفصل الرسغ بحيث تكون 2،3،4 أصابع من الباحث على كف دائرة نصف قطرها والإبهام على ظهر الساعد. أجريت الدراسة على كل من الشرايين الشعاعية بالتتابع ، في حين أن الباحث يستخدم يديه اليسرى واليمنى (الشكل 31).
التين. 31. دراسة النبض على الشرايين الشعاعية.
يمكن أن تؤثر الشذوذ من جانب واحد من بنية أو موقع الشرايين الشعاعية أو ضغطها بواسطة الورم ، والندوب ، والضرر غير المتناظر عن طريق طمس التهاب الشريان التاجي على ملء النبض. في نفس الوقت ، لوحظ نبضة مختلفة (اختلاف نبض) على الشرايين الشعاعية. وسوف يلاحظ الشيء نفسه مع تغييرات مماثلة فوق السفينة الموجودة: تحت الترقوة ، الشريان العضدي. يمكن أن يكون ضغط جذوع الشرايين الكبيرة بسبب تمدد الأوعية الدموية الأبهري ، وتضخم الغدد الليمفاوية ، والأذين الأيسر بشكل كبير وأسباب أخرى. لذلك ، ينبغي إجراء دراسة النبض على كل من الشرايين الشعاعية في وقت واحد. بعد تقييم جدار الأوعية الدموية بالتساوي مع 2 ، 3 ، 4 أصابع اضغط بلطف على الأوعية بكلتا اليدين حتى الإحساس بأقصى التقلبات. إذا كانت هي نفسها على كلا الجانبين ، فإنها تستنتج أن النبض متناظرة ، وأن الخصائص الأخرى للنبض تحدد من ناحية ، والتي تكون الدراسة أكثر ملاءمة في الوقت الحالي. مع نبضة مختلفة ، يتم تنفيذ الدراسة على الشريان الكعبري الذي يتم نطق النبض فيه بشكل أفضل. تذكر أنه لم يتم تحديد ملء الشريان المتصلب.
تردد يتم تحديد النبض عن طريق حساب عدد موجات النبض (الغارات) في دقيقة واحدة. عادة ، يكون معدل النبض 60-80 نبضة في الدقيقة.
متكرر ويلاحظ نبض (ترددات نبض) في عدم انتظام دقات القلب الجيوب الأنفية ، إذا اتبعت موجات نبض في فترات منتظمة من الزمن. يحدث عدم انتظام دقات القلب الجيوب الأنفية مع التغيرات العضلية للقلب ، مع تغيرات في الجهاز العصبي للقلب ، الذي ينظم عمله. ويلاحظ وجود نبض متكرر في حالة فشل الدورة الدموية ، والتسمم الدرقي ، وفقر الدم ، والحمى ، والإثارة ، والمجهود البدني.
نادر يلاحظ نبض (نبض النبض) في بطء القلب الجيبي ، مع نبضات نبض أيضا في فترات منتظمة. يمكن أن تحدث بطء القلب الجيبي في حالات متلازمة الجيوب الأنفية المريضة ، قصور الغدة الدرقية ، أمراض الدماغ ، جرعة زائدة من بعض الأدوية.
1. عادي - 60-80 نبضة في الدقيقة.
2. أقل من 60 - بطء القلب.
3. أكثر من 90 - عدم انتظام دقات القلب الجيبي.
4. أكثر من 150 - يتم تأسيس احتمال عدم انتظام دقات القلب الانتيابي من ECG.
النظمية النبض. إذا كانت موجات النبض تتبع على فترات منتظمة ، فإن النبض يكون إيقاعيًا (pulsus regularis). عندما تكون الفترات الفاصلة بين موجات النبض غير متماثلة في المدة ، تكون النبضات غير متناوبة (نبضات غير منتظمة). يمكن ملاحظة نبضات عدم انتظام ضربات القلب على خلفية العدد الطبيعي من دقات القلب ، وكذلك مع انخفاض وزيادة عدد ضربات القلب.
عدم اتساق نبضات القلب يمكن أن يكون سبب النبض للأسباب التالية: عدم انتظام ضربات القلب التنفسي ، إضطراب ، الرجفان الأذيني. يتم التعرف على عدم انتظام ضربات القلب التنفسي من خلال زيادة في النبض أثناء الاستنشاق وإبطاء بها أثناء الزفير. يتميز عدم انتظام ضربات القلب خارج الجسم بموجات نبض إضافية تليها وقفة تعويضية. يمكن أن تكون عبارة عن bigeminia ، trigeminia ، عندما تكون كل ثانية أو ثالثة هي خارجة عن السيطرة. يتم تشخيص الرجفان الأذيني مع عشوائية كاملة من موجات النبض. في وجود عدم انتظام ضربات القلب ، وخاصة الرجفان الأذيني ، فمن الضروري تحديد عجز النبض.
نقص النبض هو عندما يتجاوز عدد دقات القلب عدد النبضات. يتم تحديد عدد دقات القلب عن طريق تسمع القلب في أي نقطة من نقاط التسمع ، حيث يتم سماع أصوات القلب بشكل أفضل. يتم حساب عدد موجات النبض على الشريان الكعبري. أجريت الدراسة بالتتابع في القلب ، ثم في النبض. يتم حساب عدد نبضات القلب وتقلصات النبض باستمرار في الدقيقة. النقص هو الفرق بين عدد دقات القلب وتقلصات النبض. على سبيل المثال: عدد تقلصات القلب هو 120 ، وعدد تقلصات النبض هو 84 ، وعجز النبض هو 36. وعجز النبض هو دليل على ضعف نشاط القلب ، عندما لا تصل جميع تقلصات القلب إلى المحيط. عدم وجود عجز النبض في عدم انتظام ضربات القلب هو عامل موات.
تعبئة يتم تحديد النبض من خلال التقلبات القصوى في حجم جدار الأوعية الدموية خلال مرور موجة النبض. للقيام بذلك ، بالتساوي مع ثلاثة أصابع الضغط على الشريان بخفة حتى تشعر بتردد أكبر. الحشوة تعتمد على كمية الدم التي تم رميها في حجم الشريان الأبهر (PP).
عادةً ما يُعتبر النبضة حشوًا مرضيًا أو جيدًا ، كامل يتم إنتاج نبض (pulsus plenus) ، وتقدير لحجم ذبذبات أقصى لجدار الأوعية الدموية في الأشخاص الأصحاء في عملية التجربة في دراسة نبض العديد من الأشخاص الأصحاء. في الممارسة العملية ، من المهم تقليل ملء النبضة. هذا النبض يسمى فارغ (pulsus vacuus). يتم ملاحظة نبض النقص ، وضعف الملء ، فارغة عند انخفاض حجم السكتة الدماغية مع ضيق الصمام التاجي ، فشل القلب ، مع النزيف ، الانهيار ، الصدمة.
في الرجفان الأذيني ، لم يتم الكشف عن ملء النبض.
الجهد يتم تحديد النبض في المقام الأول عن طريق ضغط الدم الانقباضي (MAP). لتحديد ذلك ، يتم تنفيذ الضغط التدريجي للشريان الكعبري مع الإصبع القريب (للباحث). في نفس الوقت ، يتم تحديد وجود نبض تحت الاصبع القاصي. في مرحلة ما ، تختفي النبضة تحت هذا الأصبع. تسمح هذه الطريقة بتقدير الضغط تقريبًا جدًا. هناك نبض شديد (مع زيادة في ضغط الدم) ، والنبض جهد مرضي (OK).
قيمة يتم تحديد النبض من خلال محتواه والجهد. هناك عظيم النبض (pulsus magnus)، عندما يكون تعبئته وتوتره جيدان، و صغير النبض (pulsus parvus) ، عندما تكون حشوه وتوتره غير كافية ، أي أن النبض يكون ناعماً وفارغاً. يتم استدعاء نبض بالكاد واضح ، صغير وناعم يختفي تحت تأثير شدة الأصابع فقط تلاميذ المرحلة الابتدائية (pulsus filiformis).
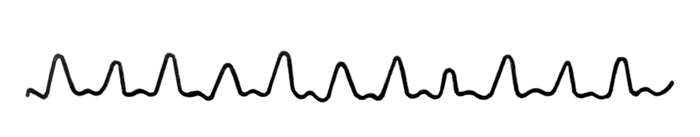
شكل نبض (الشكل 32). يعتمد شكل النبض على حجم النبض وسرعته. سرعة النبض هي وقت مرور موجة نبضة واحدة. إذا كان من الممكن أثناء التقاط الجسيمات أن تلتقط القناع والجزء "المستدير" ، فإن شكل موجة النبض طبيعي ، طبيعي. إذا تم القبض على الذروة "الحادة" فقط ، ولا يمكن الشعور بالأنكروت بسبب السرعة العالية ، ثم النبض سريع (celer) ، برانس (سالينس). إذا كان يلتقط ليس فقط anacrot والقمة ، ولكن أيضا catacrot ، ثم النبض بطيء (تارديوس). تعتمد سرعة موجة النبض بشكل أساسي على حجم ضغط النبض. مع ضغط نبض غير عادي كبير ، النبض سريع ، راكض.
يتم ملاحظة النبض السريع مع قصور الصمام الأبهري. وفي الوقت نفسه ، يزيد حجم الدم في الدم ، ويزداد الضغط الانقباضي ، وفي الانبساط ، بسبب عودة الدم إلى البطين الأيسر ، ينخفض الضغط بسرعة. في هذه الحالة ، لا تكون النبضات سريعة فحسب ، بل عالية أيضًا (pulsus celer et altus). إلى حد أقل ، لوحظ وجود نبض سريع مع التسمم الدرقي والإثارة العصبية.
في المقابل ، يتم ملاحظة نبض سريع وبطيء أثناء تضيق الفم الأبهري. في الوقت نفسه ، يتم إبطاء طرد الدم من البطين الأيسر ، ويزداد الضغط في الأبهر ببطء ، ويقلل حجم موجات النبض ، ويقل ضغط النبض. لن تكون هذه النبضات بطيئة فحسب ، بل تكون صغيرة أيضًا (نبضات القلب و parvus).
التين. 32. أنواع النبض (sphygmogram)
SAMPLE سجلات دراسات النبض في شخص صحي.
لا يتم تحسس الشرايين الشعاعية مع تحاملها الكامل. النبض في كل من الشرايين الشعاعية هو نفسه. نبض إيقاعي ، 68 نبضة في الدقيقة ، فولطية مرضية ، كاملة ، من الشكل والحجم الطبيعيين.
دراسة الشرايين والأقراص المحيطية
تتوفر الأوعية الكبيرة التالية للتحري: الشريان الصدغي ، أو النائمة ، أو تحت الترقوة ، أو العمود الفقري ، أو الشعاعي ، أو الأبهر البطني ، أو الفخذي ، أو الشرايين الخلفية ، أو الشرايين الظنبوبية الخلفية (أ. تيبياليس الخلفي) ، شرايين القدم الخلفية (أ. الظهرية). من المستحسن إجراء الدراسة في التسلسل المحدد من الأعلى إلى الأسفل ، من الرأس إلى الأطراف السفلية ، دون فقدان أي من الأوعية. الطرق الرئيسية في دراسة الشرايين الطرفية هي الفحص والجس والتسمع.
في الأشخاص الأصحاء ، في الفحص ، يمكن ملاحظة نبض صغير فقط من الشرايين السباتية ، في بعض الأحيان نبض الشريان الأورطي البطني. وقد تم بالفعل توضيح النبض الباثولوجي للسفن في الرقبة في قسم "التفتيش" ، وكذلك نبض الشريان الأورطي البطني ، والفرق بين نبض الأبهري ونبض القلب. في بعض الأحيان في وجود "الشريان السباتي الرقص" هناك نبض جميع الشرايين الطرفية ، ما يسمى "الشخص النابض". هذه الظاهرة ، مثل "رقصة السباتي" ، تتم ملاحظتها مع قصور الأبهري. نبض الشرايين الفردية والكتف والشعاعية ، جنبا إلى جنب مع الشرايين المجعدة المرئية للعين ، تشير إلى آفات تصلب الشرايين.
من الضروري إجراء الجس لكل الشرايين الطرفية المحددة (شكل 33). يهدف الجس لتحديد حالة جدار الأوعية الدموية لكل من السفن على اليمين واليسار ، وجود الأختام ، التوسعات الدموية. مهمة أخرى من الجس هو تحديد حجم النبض ، شدته. وقد تم بالفعل توضيح طريقة البحث في جدار الأوعية الدموية ، وحجم النبض في قسم "دراسة النبض". الانخفاض في نبض كل من الأوعية المتناظرة واحدة منها ذات أهمية مرضية.
التين. 33. يتم إجراء التسمع الأوعية الدموية الطرفية في
النقاط المحددة
يتم تنفيذ دراسة الأوردة الطرفية للجذع ، الأطراف من خلال التفتيش. يتم إيلاء الاهتمام لشدتها ، والتوسع ، والتجعيد.
SAMPLE سجلات دراسات الشرايين والأوردة الطرفية في الشخص السليم. يتم تعريف نبض الشرايين الطرفية من الشريان السباتي والزماني ، تحت الترقوة ، العضدية ، الشعاعية ، الفخذية ، الظنبوب الخلفي ، ظهر القدم بشكل جيد ، الشيء نفسه على كلا الجانبين. الشرايين ، نبضها غير مرئي. جدران جميع الشرايين ، بعد عصرها حتى التوقف الكامل لتدفق الدم فيها ، لا يتم تحسسها. الأوردة هي ملحوظة قليلا.
نبض هو اهتزازات من جدران الأوعية الدموية ، والناجمة عن حركة الدم التي يطردها القلب. يخلق الدم المنطلق بشكل إيقاعي في الشريان الأورطي بالبطين الأيسر تقلبات داخل السرير الشرياني ويؤدي إلى التمدد المرن وانهيار جدران الشرايين. تتحدد خصائص النبضة بترددها وإيقاعها وتوترها وملئها. يتراوح معدل النبض عادة من 60 إلى 80 في الدقيقة. يمكن أن يختلف النبض بشكل كبير ، ويعتمد تواتره على العمر والجنس ودرجة حرارة الجسم والبيئة ، فضلاً عن الإجهاد البدني. يتم ملاحظة النبض الأكثر تكرارًا في فترة ما قبل الولادة وفي السنوات الأولى من الحياة. ما بين سن 25 و 60 ، تبقى النبض مستقرًا. المرأة لديها نبض أكثر من الرجال. كلما كان العمل العضلي أكثر كثافة ، كلما كان النبض أكثر.
افحص النبض في الأماكن التي توجد فيها الشرايين بشكل ظاهري ويمكن الوصول إليها من خلال الجس المباشر. المكان الشائع للتحقق من النبض هو الشريان الكعبري. يمكنك أن تشعر بالنبض في الشرايين المؤقتة والشرايين السباتية والفخذية. الطريقة الرئيسية لدراسة النبض هو الشعور ، والتي
عادة ما يتم ذلك على سطح الرابية للساعد عند قاعدة الإصبع الأول ، على الشريان الكعبري. يجب أن تكون ذراع المريض حرة حتى لا يتداخل توتر العضلات والأوتار مع الجس. يجب إجراء دراسة النبض على الشريان الكعبري على كلتا يديك ، وفقط في حالة عدم وجود اختلاف في خصائص النبض ، يمكن قصره على مزيد من الفحص عليه من جهة. يمسك يد الموضوع بحرية باليد اليمنى في منطقة مفصل الرسغ ويوضع بيده اليمنى على مستوى قلب المريض. في نفس الوقت ، يتم وضع الإصبع الخامس على جانب المرفق ، والرابع والثالث والثاني - من الجانب الشعاعي ، مباشرة على الشريان الكعبري. عادة ما تبين
أنبوب ناعم ورقيق وناعم ومرن ينبض تحت الأصبع. يجب أن يكون الاصبع الرابع للفاحص ضد الاصبع الخامس للمريض (الشكل 52).
الشعور الشريان النابض بثلاثة أصابع ، مع قوة معتدلة ، اضغط عليه إلى الجانب الداخلي من دائرة نصف قطرها. ليس من الضروري الضغط بقوة على الشريان ، لأن تحت الضغط قد تختفي موجة النبض. من المستحيل فحص النبضة باستخدام إصبعك V ، حيث يوجد شريان نابض فيه ، مما قد يضلل الباحث. إذا كان النبض على الشريان الكعبري لسبب ما غير واضح ، عندئذ يتم فحص النبض على الشريان الصدغي أو الشريان السباتي.
طبيعة النبض تعتمد على نشاط القلب وحالة الشرايين. تحدث التغييرات في النبض بسهولة مع التحفيز الذهني ، أثناء العمل ، مع تقلبات في درجة الحرارة المحيطة ، مع إدخال في الجسم من مختلف المنشطات (الكحول والمخدرات). في دراسة النبض دفع الانتباه إلى ترددها ، والإيقاع ، والمحتوى والجهد. وتسمى الزيادة في معدل النبض تسرع القلب ، ويسمى الانخفاض بطء القلب. على حد سواء مع عدم انتظام دقات القلب وبطء القلب ، فمن الضروري رصد المريض بعناية من أجل تجنب كل أنواع المضاعفات.
معدل النبض. يجب أن يكون عد نبضات النبض لا يقل عن خلال V2 MIN ، في حين أنه يتم ضرب الرقم الناتج في 2. مع نبضات عدم انتظام ضربات القلب ، يتم العد لمدة 1 دقيقة. عادة ، يتراوح معدل النبض من 60 إلى 80 نبضة في الدقيقة. في الحالات التي تكون فيها الانقباضات الفردية للبطين الأيسر ضعيفة للغاية بحيث لا تصل موجات النبض إلى الأطراف ، يحدث نقص في النبض (الفرق بين النبض المحيطي ونبض القلب). يجب اعتبار النبض لشخصين: النبض على الشريان الكعبري وعدد نبضات القلب. إذا كانت نبضات النبض تتبع واحدة تلو الأخرى على فترات متساوية من الزمن ، عندئذ يتحدثون عن الإيقاع الصحيح ، أو النبض الطبيعي. خلاف ذلك ، لوحظ وجود نبض غير طبيعي وغير منتظم. في الأشخاص الأصحاء ، غالبا ما يكون هناك زيادة في استنشاق النبض وتثبيطه على الزفير - عدم انتظام ضربات القلب التنفسي ، وعقد النفس يلغي هذا النوع من عدم انتظام ضربات القلب. بتعبير أدق ، يتم تحديد جميع أنواع عدم انتظام ضربات القلب عن طريق تخطيط القلب.
يتم تحديد معدل النبض من خلال طبيعة الزيادة والنقصان في الضغط في الشريان أثناء مرور موجة النبض.
نبض الجهد هو القوة التي يتم تطبيقها عند الضغط على جدار الشرايين لوقف النبض. يتم تحديد جهد النبضة عن طريق القوة المطلوبة لإيقاف انتشار موجة النبض بشكل كامل. وفقا لدرجة الجهد النبضي ، يمكن للمرء أن يحكم تقريبا على حجم الضغط الشرياني الأقصى - كلما كان أعلى ، كلما كان النبض أكثر كثافة.
يتكون ملء النبضة من ارتفاع النبضة وجزئياً من جهدها. يتم تحديد ملء النبض بمقدار الدم الذي يشكل موجة النبض ، ويعتمد على الحجم الانقباضي للقلب. مع الحشوة الجيدة ، يمكنك الشعور بموجة نبض عالية تحت إصبعك ، ومع موجة سيئة ، يكون النبض ضعيفًا ، وتكون موجات النبض صغيرة ، لا يمكن تمييزها بشكل سيئ. هذا قد يشير إلى ضعف في عضلة القلب. علامة سيئة بشكل خاص هي نبضة بالكاد مدركة ، تسمى خيطية. يجب على الممرضة ، بعد العثور على نبض شبيه بالمتشابك في المريض ، أن تبلغ الطبيب فوراً.
يمنح جس النبض مع الانتباه والمهارة المقابلة نتائج قيّمة ، لكنه يبقى ذاتيًا إلى حد كبير. في السنوات الأخيرة ، تم استخدام أجهزة خاصة لدراسات النبض طويلة الأمد ومستمرة - عدادات معدل ضربات القلب ، والشاشات التي تحسب وتسجيل معدل ضربات القلب ، وهو أمر مهم للغاية خلال العمليات الطويلة الأجل.
نبض - هذه هي اهتزازات جدران الشرايين ، والتي ترتبط بدورات القلب. هذه الاهتزازات متشنج. في الممارسة السريرية ، متميزة الشعرية ، الوريدية والنبض الشرياني. يتراوح النبض الطبيعي للشخص السليم من 60 إلى 80 نبضة في الدقيقة.
أدرك الأطباء أهمية قياس النبض في العصور القديمة. خلق العلماء أطروحات على النبض ، وأعرب عن مختلف النظريات والافتراضات. على سبيل المثال ، وصف طبيب من القسطنطينية علاقة النبض به الملاريا ، والجفاف ، وفقر الدم. تم إيلاء اهتمام خاص الأطباء نبض التبت والصين القديمة. تم استخدام تشخيص النبض في الممارسة الجراحية ، وكان جزء من الفحص السريري. كان هناك حتى قاعدة تنص على أن الرجل الذي كان يدرس لمدة لا تقل عن ثلاثين عاما يمكن أن يتعلم تشخيص النبض. منذ قرون عديدة ، اخترع تقنية ملامسة النبض ، والتي لا تزال تستخدم اليوم.
حتى الآن ، هناك العديد من التقنيات التي يمكن قياس النبض. جميع التقنيات بطريقة أو بأخرى مرتبطة بتحليل موجة النبض ودقات القلب. في نفس الوقت ، تطوير تقنيات الأجهزةعندما يتم استخدام أجهزة مختلفة للتحليل: تخطيط القلب الكهربائي ، مقياس التأكسج النبضي ، ومراقبة معدل ضربات القلب ، و النهج التقليديةوالتي تشبه تلك المستخدمة في الطب التقليدي. وبالتالي ، يمكن تقسيم جميع طرق البحث إلى مجموعتين:
- أساليب بحث الأجهزة
- طرق البحث اليدوي
اليوم ، يحدد الطب العملي عددًا من المجالات المرتبطة بتحليل إيقاع وظائف القلب:
- تشخيص اضطرابات التوصيل
- فحص أمراض القلب الكلي ، اعتلالات عضلة القلب المختلفة
- مراقبة وظائف القلب في غرفة العمليات وفي المرضى المصابين بأمراض خطيرة
- السيطرة الوظيفية في الرياضة والممارسة الطبية
- السيطرة على سمية القلب من المخدرات والمواد الأخرى
دراسة على نطاق واسع من معدل ضربات القلب لديه لتقييم مستوى التوتر. نحن ندرس الجانب المعرفي للنبض ، والذي يربط بين بنية معدل ضربات القلب والمجال الذهني.
نبض الشرياني
نبض الشرياني يمثل التذبذبات من الجدران الشريانية ، والتي ترتبط بحقيقة أن الشرايين تغير إمدادات الدم. يمكن دراسة النبضات الشريانية باستخدام التقنيات التالية:
- تفتيش
- جس
في بعض الحالات ، ينضح نبض الشرايين ، ويمكن رؤيته حتى أثناء الفحص. على سبيل المثال هو ما يسمى ب الرقص الشريان السباتي - نبض حاد في الرقبة في منطقة الشريان السباتي.
الجس ، مع كل مجموعة متنوعة من أساليب الأجهزة لدراسة النبض ، هي أبسط الطرق وأكثرها موثوقية ، لأنها لا تتطلب إعدادًا خاصًا قبل القياس. يمكن إجراء الجس في عدة أماكن من الجسم البشري ، حيث يمكن الشعور بالشرايين السطحية.
في الأطراف العلوية ، يمكن قياس النبض على الشريان الإبطي - وهذا هو النبضة الإبطية ، ويتم قياس النبضة العضدية على الشريان العضدي ، إلى جانب الكوع ، وعادة ما تستخدم هذه الطريقة كبديل للنبض السباتي ، كما تم قياسه عند الرضع. يقاس النبض الزندي على الجزء الإنسي من الرسغ - على الشريان الزندي. الشريان الكعبري يسمح بقياس النبض الشعاعي ، الذي يتم تحسسه على الجزء الجانبي من الرسغ.
على الجس ، يكون الطبيب أمام المريض ، ويبحث في نبضات اليد اليسرى واليمنى. بعد ذلك ، يمسك في نفس الوقت منطقة نبض اليد اليمنى للمريض بثلاثة أصابع من يده اليسرى ويده اليمنى ، على التوالي ، على اليسار. بناء على حاسة اللمس الخاصة به ، يحدد الأخصائي غياب أو وجود النبض الشرياني في العظمة والحشو ، وبالتالي تحديد تناظر النبض. ثم يعطي الطبيب باقي الخصائص: الشكل ، الطول ، التوتر ، الإيقاع. هناك طرق مختلفة لحساب النبض ، ولكن يُنصح بإجراء العد الكامل في دقيقة واحدة ، لذلك يمكن أن يختلف التكرار بشكل كبير عندما. الخطوة التالية في جس النبض هي تحديد غياب أو وجود عجز في النبض. هذه الدراسة تجري في وقت واحد من قبل شخصين. واحد التهم معدل ضربات القلبوالآخر معدل النبض. المقبل ، مقارنة النتائج. عادة ، يجب أن تكون متساوية ، ولكن مع أمراض مختلفة ، مثل عدم انتظام ضربات القلب ، على سبيل المثال ، فهي مختلفة.
بالإضافة إلى الأطراف العلوية ، يمكن قياس النبض على الرأس والرقبة (النبض الزمني - على الشريان الصدغي السطحي ، نبض الوجه - على شريان الوجه على الحافة السفلية للفك ، النبض السباتي - على الشريان السباتي ، الموجود في الرقبة ، ولكن الضغط الزائد لمثل هذا الشريان يمكن أن ينتج نقص التروية الدماغية أو الإغماء) ، الجذع (قياس النبض apical ، والذي هو واضح خارج خط الوسط).
معدل النبضوتسمى القيمة التي تعكس عدد التذبذبات لجدران الشرايين لكل وحدة زمنية. هناك نبضات متكررة - أكثر من 90 نبضة في الدقيقة ، نادرة - أقل من 60 ، ومعتدلة - 60-80 نبضة في الدقيقة.
بالإضافة إلى ذلك ، تميز نبض مفصلي، الفترات الفاصلة بين موجات متتالية مختلفة، و نبض إيقاعي على فترات متساوية.
عن طريق ملء ، أي حجم الدم في الشرايين ، يتم تمييز الأنواع التالية من النبضات: خيطية ، أي نبضة بالكاد مدركة ؛ النبض الفارغ ، الذي لا يتم تحسسه بشكل سيئ ؛ النبض الكامل ، حيث يملأ الشريان فوق القاعدة ونبض الحشو المعتدل.
النبض الوريدي
يسمى نبض العنق بنبض الرقبة ، وكذلك عروق كبيرة أخرى تقع مباشرة بالقرب من القلب. في الأوردة الطرفية لمثل هذا النبض لا يمكن تتبعه.
في الممارسة السريرية ، التمييز بين النبض الوريدي السلبية والإيجابية. عادة ما يكون ملء الشرايين مصحوبًا بانهيار وتفريغ الأوردة ، وفي هذه الحالة يكون هناك نبض وريدي سلبي. عندما يكون الصمام ثلاثي الشرفات لديه أي علم الأمراض ، يمكن دمج حشو الأوردة مع ملء الشرايين - وهذا هو نبض وريدي موجب.
نبض شعري
نبض شعري - هذا هو تغيير في شدة لون سرير الظفر ، والجلد المفرط ، والذي يحدث بشكل متزامن مع نبض الشرايين. بما أن تدفق الدم في الشعيرات الدموية في الشخص السليم مستمر ، فإن وجود مثل هذا النبض غير طبيعي. يرتبط مظهره بفرق كبير بين الضغط الانحلالي والضغط الانقباضي ، ولذلك لا تتعامل العضلة العاصرة المسبقة مع عملها. ويرافق هذا الانحراف العديد من الحالات المرضية ، ولكن في المقام الأول يتم ملاحظة النبض الشعري في قصور الصمام الأبهري.
هناك العديد من التقنيات التي تسمح باكتشاف وجود هذا النوع من النبضات:
- مع وجود ضغط طفيف على نهاية مسمار الظفر في شخص صحي ، يتم مسح نصف الجزء المضغوط من الضغط ، وعلاوة على ذلك ، تظهر حدود واضحة لا تغير موقفها حتى يتم تخفيف الضغط. مع قصور الصمام الأبهري ، هناك احمرار إيقاعي و ابيضاض من سرير الظفر المضغوط.
- أيضا ، يمكن الكشف عن وجود نبض شعري عن طريق الضغط على زلة الغطاء إلى الغشاء المخاطي الشفة. إذا كان هناك انكماش إيقاعي ، ثم نبض الشعيرات الدموية.
- يتم الكشف عن نبض شعري عن طريق فرك الجلد على الجبهة. إذا كان في المنطقة المصابة بالزكام ، فإن اللقاح يلاحظ ، ثم الإحمرار هو النبض الشعري.
15. طريقة تحديد النبض. ما هي الخصائص الرئيسية للنبض في الصحة وعلم الأمراض.
نبض هو الدوري ، متزامن مع نشاط القلب ، وتوسيع وانهيار الشرايين.
فحص الجرعة متاح لنبضات الشريان السباتي ، والزماني ، والكتف ، والكوع ، والشعاعي ، الفخذي ، المأبضي ، الظنبوبي الخلفي والشرايين الظهرية للقدم.
يجب أن تبدأ دراسة النبض على الشرايين السباتية الشائعة بالجس المتزامن لها على جانبي العنق. يتم وضع إصبع اليد في الجزء العلوي من الرئة ، بالتوازي مع الترقوة ، ولب من السيلان الظهري يضغط بلطف على الشريان السباتي الخلفي للحافة الخارجية للعضلة القصية الترقوية الخشائية. أيضا ، الشرايين السباتية المشتركة تتمحور في الحواف الداخلية للعضلة القصية الترقوية الخشائية على مستوى الغضروف الحلقي. يجب أن يتم ملامسة الشرايين السباتية بعناية.
دراسة النبض في الشرايين المؤقتة - يمكنك تحسس الشرايين المؤقتة في نفس الوقت ؛ لب عظايا الظفر من الأصابع الثانية والرابعة من كلتا اليدين اضغط بلطف على الشرايين المؤقتة إلى الأمام من الجمجمة عند الحواف الأمامية وأعلى قليلا من الأوعية.
دراسة نبض القوس الأبهري من خلال الحفرة الوداجية - يتم وضع إصبع اليد اليمنى بعمق على الجزء السفلي من الشق الوداجي. عندما يوسع القوس الأبهري أو يطيل ، يستشعر الإصبع نبضات النبض.
دراسة النبض على الشريان العضدي - تحسس مع عجول الكتائب الظفرانية للأصابع الثانية والرابعة من يد واحدة في أعماق ممكن في الثلث السفلي من الكتف على الحافة الداخلية للعضلة ذات الرأسين في الكتف ، اليد الثانية تمسك يد المريض.
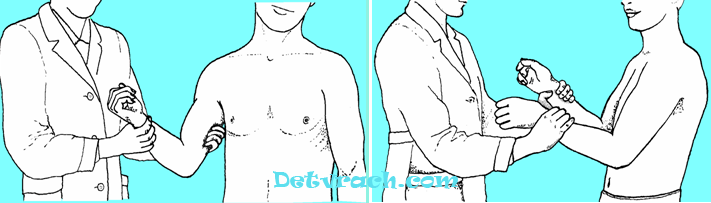
دراسة النبض على الشريان الزندي - تحسس مع لباب الكتائب من الأصابع الثانية والرابعة من يد واحدة في منتصف الحفرة المرفقية ، اليد الثانية - تمسك ذراع المريض الممدودة بواسطة الساعد.
يتم تحديد نبض الشريان الفخذي عن طريق لباب الكتائب من الأصابع الثانية والرابعة تحت الرباط paparte 2-3 سم إلى الخارج من خط الوسط.

من الأفضل إجراء دراسة النبض على الشريان المأبضي في وضع المريض على الظهر أو البطن مع ثني مفصل الركبة بزاوية 120-140 درجة ؛ يؤديها اللب من الكتائب مسمار من الأصابع الثاني والرابع ، المنصوص عليها في منتصف الحفرة في الركبة.
يتم إجراء دراسة النبض على الشريان الظهري للقدم بواسطة لباب الكتائب من الأصابع الثانية والرابعة على ظهر القدم بين عظام المشط القدم الأولى والثانية ، أقل في كثير من الأحيان - الجانبي لهذه المنطقة أو مباشرة على منحنى الكاحل.
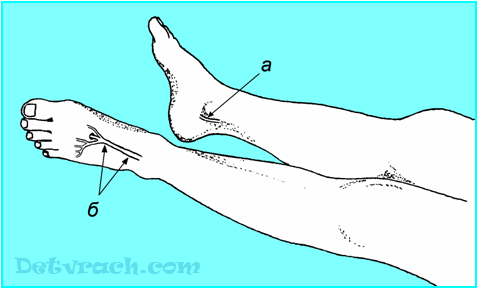
يتم تحديد نبض الشريان المعزول بواسطة لباب الكتائب من الأصابع من الثاني إلى الرابع في الفجوة بين الحافة الخلفية للكاحل الداخلي والحافة الداخلية لوتر العرقوب.
عادة ما يتم تقييم خصائص النبض فقط الشريان الكعبري.
تقنية فحص النبض على الشريان الكعبري:
يقع الشريان الكعبري تحت الجلد بين عملية الإبري لنصف قطر ووتر العضلة الشعاعية الداخلية. يتم وضع الإبهام على الجزء الخلفي من الساعد ، وبقية الأصابع - في موقع مرور الشريان الكعبري. من المستحيل الضغط بقوة على يد المريض ، حيث لن تشعر موجة النبض في الشريان المعصور. لا تشعر بالنبض بإصبع واحد ، لأن أكثر صعوبة في العثور على الشريان وتحديد طبيعة النبض.
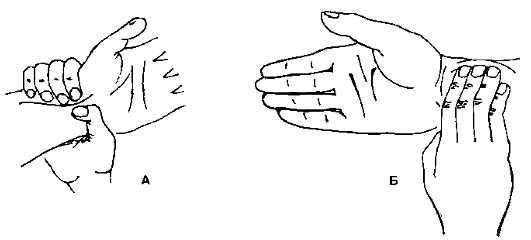
إذا لم يقع الشريان مباشرة تحت الأصابع ، فأنت بحاجة إلى تحريكها على طول الشعاع وعبر الساعد ، لأن الشريان يمكن أن يمتد إلى الخارج أو أقرب إلى منتصف الساعد. في بعض الحالات ، يمتد الفرع الرئيسي للشريان الكعبري من الجانب الخارجي للعظم الكعبري.
تبدأ دراسة النبض مع ملامسة متزامنة منه على كلتا يديه. في حالة عدم وجود اختلاف في خصائص النبض ، انتقل إلى دراسة النبض من جهة. إذا كان هناك اختلاف في خصائص النبض ، فإنه يتم دراسته بالتناوب في كل توزيع ورق.
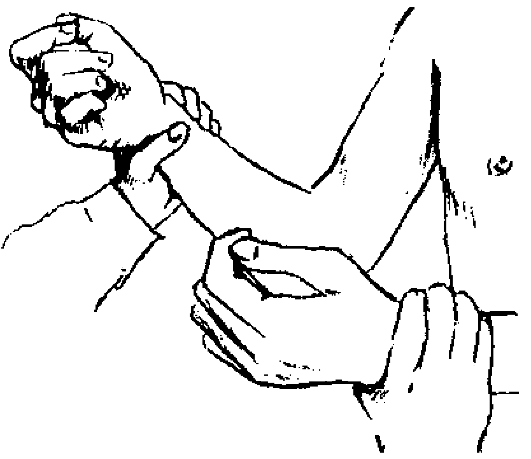
من الضروري تقييم الخصائص التالية للنبض:
1) وجود النبض.
2) تشابه وتزامن موجات النبض في كل من الشرايين الشعاعية ؛
3) إيقاع النبض
4) معدل النبض في 1 دقيقة.
6) ملء النبض ؛
7) قيمة النبض ؛
8) سرعة (شكل) النبض ؛
9) تماثل النبض ؛
10) مراسلة عدد موجات النبض إلى عدد دقات القلب لكل وحدة زمنية (دقيقة واحدة) ؛
11) مرونة جدار الأوعية الدموية.
وجود النبض.
عادة ، يتم الشعور بصدمات النبض على كل من الشرايين الشعاعية.
يحدث غياب النبض في كلا الطرفين العلويين بمرض تاكاياسو (التهاب الشريان الأورطي).
غياب النبض في شريان أحد الأطراف يحدث مع تآكل تصلب الشرايين ، أو تخثر أو انسداد الشريان القريب إلى جزء من الشريان بدون نبض.
نفس ونبض في نفس الوقتموجات على كل من الشرايين الشعاعية.
عادة ، تكون الصدمات النبضية متماثلة وتظهر في وقت واحد على الشرايين الشعاعية.
يمكن أن يكون النبض على الشريان الكعبري الأيسر أصغر حجمًا (pulsusdifferens) - ويلاحظ في المرضى الذين يعانون من تضيق التاجي بشكل واضح أو تمدد الأوعية الدموية الأبهري (أحد أعراض بوبوف-سافليف).
إيقاع النبض.
عادة ، تتبع ذبذبات النبض على فترات منتظمة (الإيقاع الصحيح ، النبض النبضي).
1. نبضات عدم انتظام ضربات القلب (نبض النبض) - النبض الذي تكون فيه الفترات الفاصلة بين موجات النبض غير متساوية. قد يكون ذلك بسبب ضعف وظائف القلب:
أ) استثارة (انقباضة ، رجفان أذيني) ؛
ب) الموصلية (كتلة الأذيني البطيني الثاني درجة) ؛
ج) automatism (عدم انتظام ضربات القلب الجيبي).
2. النبضة المتناوبة (pulsusalternans)) - النبض الإيقاعي ، حيث تكون موجات النبض غير متساوية: موجات نبضة كبيرة وصغيرة تتبدل. يحدث مثل هذا النبض في الأمراض التي تنطوي على ضعف كبير في وظيفة مقلص من عضلة القلب من البطين الأيسر (احتشاء عضلة القلب ، داء القلب ، التهاب عضلة القلب).
3. النبضات المتناقضة (pulsuspanadoxus) - النبض ، عندما تتناقص موجات النبض في الطور الشهيق أو تختفي تمامًا ، وفي مرحلة الزفير يتم تحسسها بوضوح. يحدث هذا العرض في التهاب التامور التضيق والنضحي.
معدل النبض في 1 دقيقة.
يتم حساب عدد الصدمات النبضية لمدة 15 أو 30 ثانية ، ويتم ضرب النتيجة في 4 أو 2 ، على التوالي ، مع وجود نبضة نادرة ، من الضروري حساب دقيقة واحدة على الأقل (أحيانًا دقيقتين). في البالغين الأصحاء ، يتراوح معدل النبض من 60 إلى 90 دقيقة في الدقيقة.
نبضة متكررة (نبضات متكررة) - نبضة ترددها أكثر من 90 في الدقيقة (عدم انتظام دقات القلب).
نبضة نادرة (pulsusrarus) - نبضة ترددها أقل من 60 في الدقيقة (بطء القلب).
الجهد النبضي.
الجهد النبضي هو جهد جدار الشرايين ، والذي يتوافق مع قوة مقاومته عند الضغط عليه بأصابع حتى تتوقف موجات النبض. تحدث شدة النبضة بسبب نبرة جدار الشرايين والضغط الجانبي لموجة الدم (أي الضغط الشرياني). لتحديد الجهد النبضي بثلاثة أصابع ، اضغط تدريجيا على الشريان حتى 2 الأصابع لم يعد يشعر تدفق الدم النابض. نبض طبيعي جيد الجهد.
النبض (الصلب) المجهد (النبض القاسي) - يحدث مع ارتفاع ضغط الدم الانقباضي ، تصلب متصلب لجدار الشريان ، قصور الأبهري.
النبض الخفيف (النبض) هو أحد أعراض انخفاض ضغط الدم الانقباضي.
ملء النبض.
ملء النبضة هو مقدار (حجم) الدم الذي يشكل موجة نبضة. بالضغط على الشريان الكعبري مع قوة مختلفة ، ستحصل على إحساس بحجم حشوه. الناس الأصحاء لديهم نبض ملء جيد.
النبض الكامل (pulsus plenus) هو أحد أعراض الحالات المصحوبة بزيادة في حجم البطين الأيسر و زيادة كتلة الدم المتداولة.
النبض الفارغ (pulsus vacuus) هو أحد أعراض الحالات المصحوبة بانخفاض حجم السكتة الدماغية ، انخفاض في كمية الدم المتداول (فشل القلب الحاد ، قصور الأوعية الدموية الحاد ، فقر الدم الحاد التالي للنزف).
حجم النبض.
حجم النبض هو اتساع تذبذب جدار الشرايين خلال مرور موجة الدم. يتم تحديد حجم النبض على أساس تقييم محتواه والجهد. تتميز النبضة الكبيرة بالجهد والحشو الجيد ، والنبضة الصغيرة هي نبضة ناعمة وفارغة. في الأشخاص الأصحاء ، تكون قيمة النبض كافية
النبض الكبير (pulsus magnus) - يحدث في ظروف تكون مصحوبة بزيادة في النتاج القلبي إلى جانب النغمة الشريانية العادية أو المنخفضة (زيادة ضغط النبض).
تحدث النبضات الصغيرة (pulsusparvus) في ظروف مصحوبة بزيادة في حجم ضربة القلب أو حجم خطي طبيعي مع زيادة في نغمة الشرايين (يتم تخفيض ضغط النبض).
سرعة (شكل) النبض.
يتم تحديد سرعة (شكل) النبض بمعدل انكماش واسترخاء الشريان الكعبري. عادة ، يتميز شكل النبض بارتفاع سلس وحاد ونزول مماثل (شكل نبض طبيعي).
النبض السريع أو القفزة (pulsus celer at attus) - النبضة ذات الارتفاع والسقوط السريع لموجة النبض ، يحدث عندما تكون صمامات الأبهر غير كافية وفي ظروف مصحوبة بزيادة في حجم الضربات بالقلب مع نغمة شريانية طبيعية أو منخفضة.
يحدث النبض البطيء (نبض النبض) - وهو نبضة ذات ارتفاع بطيء وسقوط لموجة النبض ، في حالة تضيق الفم الأبهري وفي ظروف مصحوبة بارتفاع ضغط الدم الشرياني بسبب زيادة الشرايين (زيادة الضغط الشرياني الانبساطي).
مراسلة عدد موجات النبض إلى عدد دقات القلب لكل وحدة زمنية (لكل دقيقة).
عادةً ، يتوافق عدد موجات النبض مع عدد دقات القلب لكل وحدة من الوقت (لكل دقيقة واحدة).
نقص النبض (pulsusdeficiens) - عدد موجات النبض لكل وحدة من الوقت أقل من عدد دقات القلب ، نموذجيًا للأنواع الخارجة من الجسم والرجفان الأذيني.
مرونة جدار الأوعية الدموية.
يتم استخدام طريقتين لتقييم حالة جدار الشريان الكعبري.
1. في البداية ، مع 2 أو 3 أصابع من يد واحدة ، يتم الضغط على الشريان الكعبري إلى أسفل بحيث يتوقف نبضه تحت نقطة التحام. ثم ، باستخدام 2 أو 3 أصابع من جهة أخرى ، قم بإجراء عدة حركات حذرة على طول الشريان القاصي (أدناه) مكان لقطها وتقييم حالة جدارها. الشريان الكعبري مع جدار بدون تغيير في حالة نزيف ليس ملموسًا (مرن).
2. تضغط أصابع اليد الثانية والرابعة على الشريان الكعبري ، بينما ينزلق الأصبع 3 (الأوسط) على طول وعبره ويدرس خصائص جداره.
خصائص النبض طبيعية:
1) موجات النبض يمكن اكتشافها بوضوح ؛
2) موجات النبض على كل من الشرايين الشعاعية هي نفسها ومتزامنة ؛
3) النبض الإيقاعي (النبض المنتظم) ؛
4) تردد 60-90 في الدقيقة ؛
5) متوسط الجهد والمحتوى والحجم والسرعة (النموذج) ؛
6) الزي الرسمي
7) دون عجز (مطابقة عدد موجات النبض إلى عدد دقات القلب) ؛
8) جدار الشرايين مرن.
التغيرات المرضية للنبض:
1) نقص النبض
2) النبض على كل من الشرايين الشعاعية ليس هو نفسه (p. Differens) ؛
4) نبضة ناعمة (ص. موليس) ؛
5) النبض الكامل (p. Plenus) ؛
6) النبض الفارغ (p. Vacuus) ؛
7) نبضة كبيرة (p. ماغنوس) ؛
8) نبض صغير (p. Parvus) ؛
9) النبض السريع (p. Celer) ؛
10) نبض بطيء (p. Tardus) ؛
11) النبض السريع (p. Frequens) ؛
12) نبضة نادرة (p. راروس) ؛
13) نبضات عدم انتظام نبضات القلب (ص. Inaecqualis) ؛
14) عجز النبض (p. deficiens)؛
15) نبضة التناقض (p. Panadoxus) ؛
16) نبض بالتناوب (p.alternans) ؛
17) نبض الخيطي (ص. Filiformis).
نبض أنا
(اللات. ضربة نبض ، ودفع)
دوري ، المرتبطة بانقباضات حجم القلب من الأوعية الدموية ، وذلك بسبب ديناميكيات إمدادات الدم والضغط فيها خلال دورة القلب واحد. يتم تحديد النبض عادة عن طريق الجس في جميع الشرايين الكبيرة (الشرايين P.). مع مساعدة من أساليب البحث الخاصة ، يمكن الكشف عن P. الوريدية (عادة على الأوردة الوداجية) ، وتحت ظروف فسيولوجية خاصة ، arteriolar ، أو preilillary ، ويمكن أيضا الكشف عن نبض (ما يسمى النبض الشعري) في الأفراد الأصحاء وفي بعض أشكال علم الأمراض. ينتمي المبدأ حول P. ، أصله وقيمته السريرية بشكل عام إلى نبض الشرايين. انها نشأت في العصور القديمة. حاول أطباء اليونان القديمة ، والشرق العربي ، والهند ، والصين ، استكشاف مختلف خصائص P. ، لتحديد ، وتحديد ، وحتى مصير الشخص من خصائص هذه الخصائص. جالين (2 ج. م) ، الذي كرس عقيدة P. سبعة من كتبه ، متميزة 27 نوعا من P. ، وقد نجا العديد من تسمياته خصائص P. حتى الوقت الحاضر. تحقيقات Paracelsus (القرنين الخامس عشر والسادس عشر) P. على كل من الذراعين والساقين ، وأوعية العنق ، في منطقة المعابد ، في الإبطين. وضع اكتشاف الدورة الدموية من قبل هارفي (دبليو. هارفي ، 1628) الأسس العلمية لنظرية النبض ، والتي أثرت إلى حد كبير في منتصف القرن التاسع عشر. بعد إدخال طريقة تسجيل الرسوم البيانية من P. - علم الدم (Sphygmography) في الممارسة. على الرغم من التطور المتنوع لطرق دراسة الدورة الدموية ، تحتفظ دراسة P. بقيمتها التشخيصية. نبض الشرياني تنقسم إلى المركزية (P. على الشريان الأورطي والشرايين تحت الترقوية والشرايين السباتية) والطرفية ، تحدد على شرايين الأطراف. الطريقة الرئيسية للبحث عن الشرايين P. هو. الشرايين السباتية تكون واضحة بشكل متناظر في الأجزاء الأمامية العلوية من الرقبة إلى اليسار واليمين من الحنجرة ؛ العضدية - في التلم مباشرة ulnar الحفرة. الإبطين - في أسفل الإبط على رأس العضد مع الذراع تمتد إلى الأمام ؛ شعاعي - بين عملية الإبري للعظم الشعاعي ووتتر الشعاع الداخلي. الشريان الفخذي هو واضح في منطقة الفخذ مع الورك على التوالي مع تحويل طفيف إلى الخارج. popliteal - في الحفرة المأبضية في موقف المريض مستلقيا على بطنه مع عازمة ساقه في الركبة. يتم تعريف الشريان الظنبوبي الخلفي في أخدود اللصق خلف الكاحل الداخلي. الشريان الظهري للقدم هو في الجزء القريب من الفضاء الفاصل الأول على الجانب الخارجي من الباسطة الطويلة للإصبع الكبير. بعد أن شعروا بشرايين ، يضغطون عليه بإصبعين أو ثلاثة أصابع إلى العظم الأساسي ، مما يجعل من الممكن الشعور بالشرايين P. بالإضافة إلى زيادة متقطعة في حجم الشريان. في معظم الأحيان ، يتم فحص P. على الشريان الكعبري ، والذي يقع بشكل ظاهر وجاف في نفس الوقت مع منصات من اثنين أو ثلاثة أصابع متراكبة على طول سطح الشريان ، وفي نفس الوقت ، يبقى الموضوع بلا حراك على أي قاعدة أو ثابت مع P. أصابع خالية من الجس ( التين. 1
). البحث P. ضروري لتنفيذ على كلتا يديه. في الأطفال الرضع والأطفال الذين يعانون من منفعة مفرطة ، وملء الشرايين المؤقتة السطحية. لتقييم خصائص P. المركزي ، يتم تحسس الشرايين السباتية: يتم تحسسها بالتناوب على كلا الجانبين ، بعناية ، مع الأخذ في الاعتبار إمكانية ظهور syncopes في اتصال مع تثبيط منعكس لنشاط القلب. يمكن تسجيل نبض الشرايين الطرفية الكبيرة باستخدام صورة الدم ، والحصول على صورتها الجرافيكية. كل ( التين. 2
) تتميز صعود حاد في الجزء الصاعد - anacroth ، والتي ، بعد أن وصلت إلى أعلى ، يمر في catacrot - خط مائل الذهاب إلى أسفل ، مع موجة إضافية على ذلك ، ودعا dicrotic. يسمح لك التسجيل الرسومي P. بقضاء منحنيات النبض الكيلومتري والكتالوج. تتم دراسة تذبذبات نبض الدم ملء الأوعية الصغيرة باستخدام تخطيط الأزمير (Plethysmography)
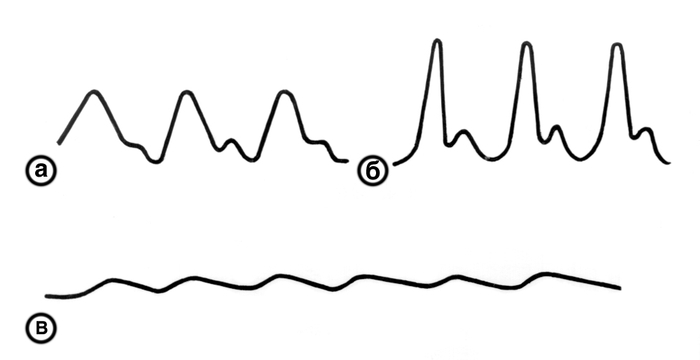
rheography (Rheograph). لمراقبة تردد P. استخدام أجهزة خاصة - متر النبض. في بحث شاق من الشرايين P. يستند خصائصها على تعريف تردد نبض نبضة وتقييم هذه الصفات من P. كإيقاع ، وملء ، والتوتر ، والطول ، والسرعة. معدل النبض تحدد من خلال عد نبضات نبض لمدة لا تقل عن 1/2 دقيقةومع الإيقاع الخاطئ - لمدة دقيقة. في البالغين الأصحاء ، أفقيا ، يتراوح تردد P. من 60 إلى 80 نبضة لكل 1 دقيقة. عند الانتقال إلى موضع رأسي ، فإنه عادةً ما يزيد بمقدار 5-15 نبضة لكل 1 دقيقة. في الأفراد المنخرطين في العمل اليدوي ، وكذلك في الأشخاص المسنين ، عادة ما يكون تواتر P. أقل وعادة ما يكون أقل من 60. المرأة P. لديها متوسط 6-8 السكتات الدماغية في كثير من الأحيان أكثر من الرجال من نفس العمر. في الأطفال دون سنة واحدة ، يكون معدل النبض 120-140 نبضة لكل 1 دقيقة. يتناقص تدريجيا مع التقدم في العمر ، ليصل إلى متوسط 100 بحلول 4-5 ، 85-90 بحلول 7 سنوات ، حوالي 75 في 1 من 14 سنة دقيقة. زيادة مرضية P. (. ، Pulsus frecuens) يحدث مع الحمى: عندما ترتفع درجة حرارة الجسم بمقدار 1 درجة ، يزداد النبض بمعدل متوسط 6-8 نبضة لكل 1 دقيقة (في الأطفال لمدة 15-20 السكتات الدماغية). ومع ذلك ، لا يكون تردد P. دائمًا متسقًا تمامًا مع درجة حرارة الجسم. وهكذا ، في حمى التيفوئيد أثناء الحمى ، وتلاحظ زيادة في تواتر P. متخلفة عن الزيادة في درجة الحرارة ، وفي التهاب الصفاق لوحظ زيادة نسبية في P. في الخلل اللاإرادي ، وفشل القلب ، والتسمم الدرقي ، وفقر الدم. ارتفاع النبض يميز السعة التذبذبية النبضية لجدار الشرايين: يتناسب طرديا مع حجم ضغط النبض ويتناسب عكسيا مع درجة التوتر النشط لجدران الشرايين. ويلاحظ ارتفاع P. (النبض البطيء) مع قصور الصمام الأبهري ، التسمم الدرقي والإجهاد البدني والحمى. عند تلقي بطيء للدم في الشريان الأورطي ، ينخفض الضغط النبضي ، وكذلك عند زيادة التوتر في ارتفاع جدار الشرايين. ويلاحظ انخفاض ، أو صغيرة ، P. (pulsus parvus ، s. Humilis) مع تضيق الفم من الأبهر أو فتحة الأذين البطين الأيسر ، عدم انتظام دقات القلب ، وفشل القلب الحاد. في صدمة من مسببات مختلفة ، حجم P. ينخفض بشكل حاد ، وموجة النبض بالكاد واضح. يسمى هذا P. threadlike (pulsus filiformis). عادةً ، يكون ارتفاع كل موجات النبض هو نفسه (pulsus aequalis). في الرجفان الأذيني ، إضافات ، ارتفاع موجات النبض يختلف بسبب التقلبات في حجم حجم السكتة الدماغية ( التين. 3
). في بعض الأحيان يتم العثور على تناوب موجات نبض كبيرة وصغيرة مع الإيقاع الصحيح ( التين. 4
)؛ هذا ما يسمى متقطعة ، أو P. (pulsus alternans). ويرتبط حدوثه بالتناوب بين قوى مختلفة من تقلصات القلب التي لوحظت في ضرر شديد في عضل القلب. يتميز ما يسمى بالمفارقة P. (pulsus paradoxus) بانخفاض في اتساع موجات النبض أثناء الاستنشاق. ويمكن الإشارة إليه في التهاب التأمور الناضج واللصق والأورام المنصفية والإفرازات البِلّورية الكبيرة ، وأحيانا في الربو القصبي ، وانتفاخ الرئة. سبب نادر من المفارقات P. يحدث أثناء التنفس من الشريان تحت الترقزي بين الحافة I و الترقوة. في مثل هذه الحالات ، يتم تحديد P. التناقض فقط على يد واحدة أو اثنتين ، وتبقى طبيعية على الساقين. إذا كان هناك اختلاف في ارتفاع موجة النبض على يسار ويمين الشرايين المتماثلة ، أي مع عدم التماثل P. ، يطلق عليه مختلف (فرق pulsus). يمكن أن يكون سبب P. بسبب شذوذ في تطور ومكان الشريان من جهة ، خلقي أو مكتسب (على سبيل المثال ، في تصلب الشرايين ، مرض Takayasu) عن طريق تضييق الشريان تحت الترقوة في موقع تفريغه من الأبهر ، وكذلك تضييق تجويف الشريان بسبب ضغطه من الخارج. مثال على ذلك هو ضعف P. على الشريان الكعبري الأيسر في ضيق الصمام التاجي بسبب ضغط الشريان تحت الترقوة الأيسر من خلال الأذين الأيسر المتضخم. ويسمى الاختفاء الكامل للنبض في الشرايين الفخرية. معدل النبض تقدر بسرعة التغييرات في حجم الشريان الجسدي. في صور ضغط الدم ، يتميز الصائم أو القصير P. (pulsus celer، s. Brevis) ، والذي عادة ما يكون مرتفعا ، بارتفاع فوري وانخفاض سريع في موجة النبض ( التين. 5 ، ب
) ، وبفضل هذا ، تشعر بالأصابع كضربة أو قفزة ، وهذا هو السبب في أنه يطلق عليه أيضًا القفز (ملح الطعام النابض). ولوحظ السريع P. في قصور الصمام الأبهري ، مع انخفاض مقاومة الشرايين الطرفية في المرضى الذين يعانون من الانسمام الدرقي ، وفقر الدم ، والحمى ، وتمدد الأوعية الدموية الشريانية. يتميز بطيء P. (النبض الشقي ، s. Longus) ، والذي غالباً ما يكون صغيراً ، بارتفاع طويل وسقوط بطيء لموجة النبض ؛ على صورة (sphygmogram) التين. 5 ، في
أ) يتم تمديد وقت anacrot ، يتم تسطيح القمة ، وأعرب ضعيف. لوحظ تباطؤ P. عند تضيق في فم الشريان الأورطي ، وزيادة المقاومة الطرفية لأخدود الدم. نبضة (شعري) النبض - متزامنة مع عمل القلب من توسع الشرايين الصغيرة ، التي تسببها تقلبات كبيرة وسريعة لملءها أثناء الانقباض والانقباض. للتعرف على الشعرية P. اضغط قليلا على نهاية الظفر أو اضغط على الغشاء المخاطي مع الزجاج الموضوع. في نفس الوقت يمكنك أن ترى الإبصار والإحمرار في الجلد أو الأغشية المخاطية في منطقة الدراسة. ويمكن ملاحظة الشعيرات P. في الأشخاص الأصحاء الشباب بعد الإجراءات الحرارية. كعلم الأمراض ، يحدث P. الشعيرات الدموية عند فشل الصمام ، وأحيانا مع التسمم الدرقي. النبض الوريدي، أي ينبغي تمييز تذبذب حجم الأوردة ، بسبب ديناميكية تدفق الدم إلى اليمين في مراحل الانقباض والانبساط ، من تقلبات نقل جدران الأوردة فيما يتعلق بنبض الشرايين الموجودة بشكل وثيق. في الأشخاص الأصحاء ، يمكن العثور على P. الوريدي في الوريد الوداجي عندما يتم تسجيله بيانياً على شكل فليفوزمجموج ، والذي يتم تمثيله بمنحنى أكثر تعقيداً من الشريان الشرياني. في الوقت الذي تتشكل فيه ذروة الموجة النبضية على مخطط ضغط الدم الشرياني ، يكون للمنحنى اتجاه سلبي على phlebosphygmogram. في ظل الظروف المرضية ، خاصة عندما يكون الصمام ثلاثي الشرفات غير كاف ، تصبح النبضات الوريدية إيجابية - يزيد حجم الوريد بشكل متزامن مع انقباض البطين ، أي في وقت واحد مع تشكيل موجة إيجابية من نبض الشرايين. ويفسر الوريد الإيجابي P. بحقيقة أنه مع عدم وجود صمام ثلاثي الشرفات أثناء انقباض البطين الأيمن ، يوجد دم في الأذين الأيمن والوريد الأجوف. في نفس الوقت ، هناك نبض ملحوظ في عروق العنق ، وتورمها يتزامن مع انقباض البطين. ويلاحظ أيضا تورم واضح في الأوردة الوداجي ، الذي يتزامن في الوقت المناسب مع انقباض القلب ، نتيجة لتقلص الأذين في الإيقاع العقدي ، والذي هو معاكس تمامًا للتزامن مع انقباض البطين. الحكام: Ionash V. السريرية ، العابرة. مع التشيك. 481 ، براغ ، 1968 ؛ الأمراض الداخلية ، أد. VH Vasilenko و A.L. Grebeneva ، مع. 221 ، م ، 1982. جس النبض على الشريان الكعبري للأصابع الثالث والرابع "\u003e التين. 1B). جس النبض على الشريان الكعبري للأصابع الثالث والرابع. التين. 2. Sphygmogram من نبض الشرايين الطرفية: AB - anacrot. BV - katakrota؛ موجة dicrotic المشار إليها بواسطة السهم. الاهتزازات متقطعة من جدران الأوعية الدموية الناجمة عن نشاط القلب وتعتمد على إطلاق الدم من القلب إلى نظام الأوعية الدموية. تميز الشرياني ، الوريدي والشعري P. أكبر أهمية عملية هي الشرايين P. ، عادة ما تكون واضحة في منطقة الشريان الكعبري. يقع الشريان الكعبري في الثلث السفلي من الساعد مباشرة قبل مفصله مع مفصل الرسغ بشكل سطحي ويمكن ضغطه بسهولة على نصف القطر. لا ينبغي أن يجهد تحديد النبض. يتم وضع اثنين أو ثلاثة أصابع على الشريان ( التين.
) والضغط عليها بقوة مختلفة حتى وقف تدفق الدم. ثم يتم تقليل الضغط على الشريان تدريجيا ، وتقييم التردد ، والإيقاع وغيرها من خصائص النبض. في الأشخاص الأصحاء ، فإن تردد P. يتوافق مع معدل ضربات القلب وهو في وضع الاستراحة 60-80 في 1 دقيقة. زيادة معدل ضربات القلب (أكثر من 80 في 1 دقيقة في موقف ضعيف و 100 في 1 دقيقة في موقف ثابت) يسمى عدم انتظام دقات القلب ، وانخفاض (أقل من 60 في 1 دقيقة) - بطء القلب. يتم تحديد تردد P. في معدل ضربات القلب الصحيح عن طريق حساب عدد نبضة نبضة في نصف دقيقة وضرب النتيجة من قبل اثنين. في حالة اضطرابات نظم القلب ، يتم حساب عدد نبضات النبض لمدة دقيقة كاملة. في بعض أمراض القلب قد يكون تردد P. أقل احتمالا لمعدل ضربات القلب -. في الأطفال ، P. هو أكثر تواترا من البالغين ، في الفتيات هو أكثر تواترا إلى حد ما من الأولاد. في الليل ، أقل من P. أقل من خلال النهار. يزيد P العادي مع مجهود بدني ، ردود فعل عاطفية عاطفية. وهو استجابة تكيفية لجهاز الدورة الدموية لزيادة الطلب على الأكسجين في الجسم ، مما يساهم في زيادة تدفق الدم إلى الأعضاء والأنسجة. ومع ذلك ، يتم التعبير عن القلب المدروس التعويضي (على سبيل المثال ، في الرياضيين) في زيادة ليس كثيرا في معدل النبض كما هو الحال في قوة ضربات القلب ، وهو الأفضل للكائن الحي. العديد من أمراض القلب والغدد الصماء والعصبية ، وزيادة درجة حرارة الجسم ، ويرافق البعض من قبل زيادة في P. Pare نادر يحدث في عدد من أمراض القلب والتسمم ، وأيضا تحت تأثير المخدرات. عادي P. هو إيقاعي ، أي أن موجات النبض تتبع بعضها البعض على فترات متساوية من الزمن. تسمى اضطرابات ضربات القلب عدم انتظام ضربات القلب: ثم تتبع موجات النبض على فترات غير منتظمة. سمة أخرى من P. هو حشوها ، والتي تعتمد بشكل رئيسي على قوة قلب الضغط خلال تقلصه (الانقباض). يتم تحديد الجهد P. بواسطة درجة الجهد اللازم لضغط الشريان ويرتبط بارتفاع ضغط الدم (ضغط الدم). الشرايين (نبضات القلب ؛ اللات. ضرب ، دفع ، نبض) - اهتزازات دورية متشنجة ("الضربات") لجدار الشرايين الناتج عن طرد الدم من القلب أثناء الانكماش ؛ في بعض الحالات المرضية تلاحظ أنواع مميزة P. نبض بالتناوب (R. alternans) - P. الإيقاعي ، تتميز بالتناوب الصحيح للضربات الضعيفة والقوية. نبضات عدم انتظام ضربات القلب (ر. arrhythmicus) - انظر. نبض غير النظامية. نبضة عالية (R. altus) - P. ، تتميز بسعة كبيرة لموجة النبض ؛ لوحظ ، على سبيل المثال ، مع قصور الأبهري. نبض المجزء (R. dicroticus) - P. ، تتميز بوجود موجتين نبضيتين مع كل نبضة قلب ؛ لوحظ مع انخفاض لهجة الأوعية المحيطية. نبض متقطع (R. intermittens) - P. ، تتميز بمضاعفة مدة فترات معينة بين اهتزازات جدار الأوعية الدموية ؛ لوحظ ، على سبيل المثال ، في بعض أنواع كتلة الأذينية البطينية. النبض صغير (R. parvus) - P. ، تتميز بسعة صغيرة لموجة النبض ؛ لاحظ ، على سبيل المثال ، في تشنج جدران الشرايين ، بعد نزيف كبير ، خلال الانهيار ، والإغماء. نبض بطيء (R. tardus) - P. ، تتميز بارتفاع بطيء وانخفاض بطيء في موجة النبض ؛ لاحظ ، على سبيل المثال ، مع تضيق في فم الشريان الأورطي. نبض هو لينة (R. mollis) - P. ، حيث لا يتطلب سوى جهد بسيط للقط كامل للشريان النابض ؛ لوحظ ، على سبيل المثال ، مع انخفاض ضغط الدم الشرياني. نبض الزمن (r. contractus، r. oppressus ؛. P. hard) - P. ، التي تتطلب قوة متزايدة للتثبيت الكامل للشريان النابض ؛ لوحظ ، على سبيل المثال ، في ارتفاع ضغط الدم. نبض ليست كبيرة (R. inaequalis) - P. ، حيث تكون موجات النبض المتعاقبة لها سعة مختلفة. نبض غير منتظم (R. unregularis؛ syn. P.) - P. مع فترات زمنية غير متساوية بين الضربات المنفصلة. نبض المسحوق (ر. filiformis) - ص صغير ، بالكاد يحدده ملامسة ؛ لاحظ ، على سبيل المثال ، في حالة صدمة ، فشل القلب الحاد.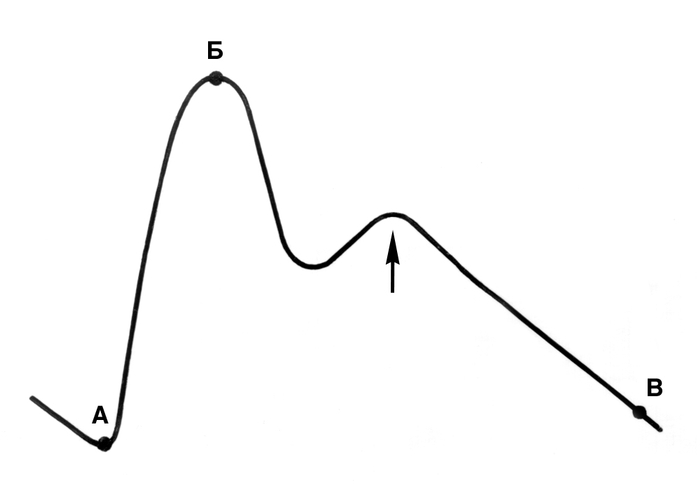



مقالات جديدة
- شيفرون مع اللقب. شيفرون وخطوط
- لماذا يصور الموت ، لماذا يصور هذا الصك؟
- محمد ظاهر شاه: صفحات من السيرة والحقائق المثيرة للاهتمام
- تفسير النوم امرأة مسنة في كتب الحلم
- ماذا تبدو كوكبة أوريون؟
- نبضة بعيدة. فحص النبض
- ما الذي يمكن عمله مع ألم شديد في الأسنان
- حقائق مثيرة للاهتمام حول griboedov
- الأسد المجنح: جسر البنك - ديكور بيتر
- سقط في حب الفتاة: كيف تتصرف
مقالات شعبية
- أسياد الخواتم
- السيرة الذاتية ، حقائق مثيرة للاهتمام
- قم بتنزيل Hacked Fallout Shelter على الأندرويد
- شيفرون وخطوط: ما هو الفرق؟
- فطر الربيع: الأسماء ، الوصف ، حيث تنمو ومتى يتم جمعها
- كيفية تدمير الشجرة بسرعة دون قصها ، طرق إزالة الكيماويات
- من أين أتت الأسماء الحديثة للأبراج؟
- الفطر ينمو على أشجار البتولا
- أين يمكنني العثور على صديق القلم
- نهر الذي هو فورونيج؟
